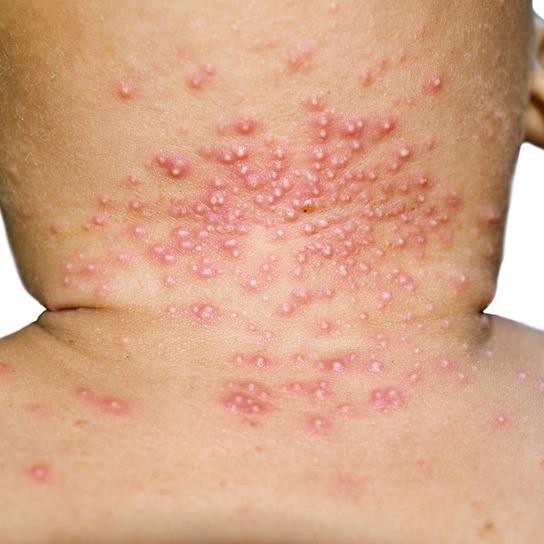
La tigna, conosciuta anche come dermatofitosi, è un’infiammazione della cute, dei capelli o delle unghie di origine infettiva causata da un gruppo di funghi chiamati dermatofiti.
Questi microrganismi si nutrono di cheratina, una proteina presente nello strato esterno della pelle, nei capelli e nelle unghie.
La tigna può colpire diverse aree del corpo e sulla base della zona colpita prende nomi differenti, come tinea pedis (piedi), tinea corporis (tronco, viso e arti), tinea capitis (cuoio capelluto), tinea cruris (piaghe inguinali) e tinea unguium (unghie).
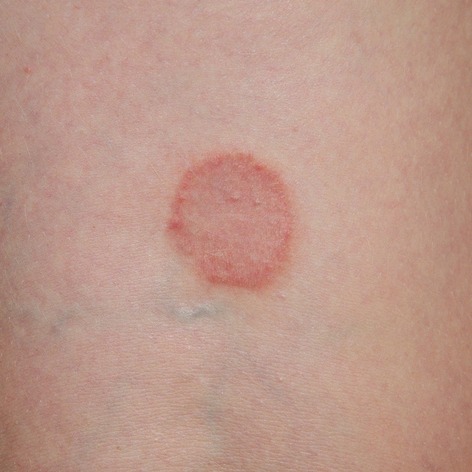
Questi microrganismi si nutrono di cheratina, una proteina presente nello strato esterno della pelle, nei capelli e nelle unghie.
La tigna può colpire diverse aree del corpo e sulla base della zona colpita prende nomi differenti, come tinea pedis (piedi), tinea corporis (tronco, viso e arti), tinea capitis (cuoio capelluto), tinea cruris (piaghe inguinali) e tinea unguium (unghie).

 Cause
Cause
Come detto in precedenza, la tigna è causata da un’infezione sostenuta dai funghi dermatofiti, che nella maggior parte dei casi appartengono a tre generi: Trichophyton, Microsporum ed Epidermophyton. Questi funghi si diffondono attraverso il contatto diretto con persone, animali o superfici infette. Le condizioni calde e umide favoriscono la proliferazione dei dermatofiti, rendendo più probabile la trasmissione in ambienti come piscine, spogliatoi e palestre.
Inoltre, la condivisione di oggetti personali come asciugamani, vestiti o attrezzi per la cura personale può facilitare la diffusione dell'infezione. L'igiene personale e ambientale è cruciale per prevenire la diffusione della tigna.
Particolarmente a rischio di infezione sono i soggetti immunocompromessi, come quelle con un’infezione da HIV non trattata, che si sono sottoposte recentemente a trapianti d’organo o a trattamenti chemioterapici.
 Sintomi
Sintomi
In genere, la tigna ha un periodo di incubazione che può variare dai 4 giorni fino ad arrivare a 10, per poi manifestarsi in varie forme in base alla zona del corpo che viene interessata, alla specie responsabile dell’infezione e allo stato di salute generale del paziente.Sulla pelle, l'infezione si manifesta spesso con un’eruzione cutanea contraddistinta da chiazze rotonde, rossastre e pruriginose con bordi squamosi. In genere, queste lesioni tendono a espandersi lasciando una zona interna in cui la pelle può apparire più chiara o normale, creando l’aspetto ad anello tipico della tigna. Talvolta, l’infezione può portare alla formazione di un kerion, ossia una zona di infiammazione in cui si ha la perdita della peluria presente.
Nel cuoio capelluto, la sintomatologia è simile a quella della tigna cutanea ma il sintomo più caratteristico è dato dalla desquamazione e dall’alopecia, ossia la perdita dei capelli.
Nelle unghie, l'infezione provoca ispessimento, scolorimento e fragilità. L'infezione nell'area dell'inguine, nota come tinea cruris o prurito del fantino, si presenta come un'eruzione cutanea rossa e pruriginosa con bordi ben definiti e che talvolta può associarsi a una seconda infezione, spesso sostenuta da Candida.
 Diagnosi
Diagnosi
In genere, la diagnosi della tigna si basa generalmente sull'esame clinico delle lesioni cutanee, in genere associata a un’attenta anamnesi del paziente per valutare al meglio la sintomatologia lamentata e la sua persistenza. In genere, la valutazione clinica è sufficiente al dermatologo per la diagnosi, ma in alcuni casi specifici, come per infezioni ungueali molto gravi (che possono essere causate da altri patogeni) o per la tinea capitis (in cui l’alopecia può originare da altre condizioni) può essere necessario un esame più approfondito e mirato a individuare la presenza dei dermatofiti.
Questo tipo di esame prevede il raschiamento di pelle, capelli o unghie dalle lesioni sospette, che vengono poi osservati al microscopio per individuare le caratteristiche tipiche dei funghi dermatofiti. La coltura fungina è un metodo più preciso ma richiede più tempo, poiché i campioni vengono incubati per diverse settimane per permettere la crescita dei funghi, ma consente di determinare in modo adeguato l’antimicotico ideale per il trattamento.
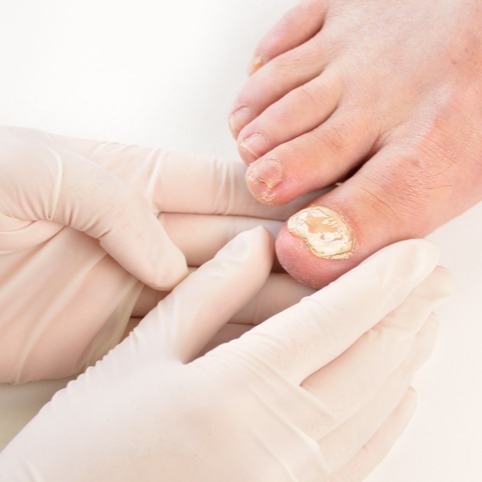
 Rischi
Rischi
Le complicanze della tigna possono variare in base alla gravità dell'infezione e alla tempestività del trattamento. Se non trattata, infatti, la tigna della pelle può causare infezioni batteriche secondarie, specialmente se le lesioni cutanee vengono graffiate o lacerate. Nel caso della tinea capitis, invece, la perdita di capelli può diventare permanente se i follicoli piliferi sono gravemente danneggiati mentre le infezioni delle unghie possono causare deformità permanenti e dolore cronico.
Inoltre, le persone con sistema immunitario compromesso, come quelle affette da HIV o in trattamento con farmaci immunosoppressori, sono a rischio di infezioni più gravi e diffuse.
 Cure e Trattamenti
Cure e Trattamenti
È importante adottare misure preventive per evitare la diffusione della tigna. In particolare, è necessario mantenere un'accurata igiene personale, lavando regolarmente le mani e mantenere la pelle asciutta e pulita, evitando anche di condividere oggetti personali, come asciugamani e vestiti, e disinfettare regolarmente le superfici comuni, come pavimenti e attrezzi da palestra, può ridurre il rischio di trasmissione. Inoltre, è consigliabile evitare di camminare scalzi in ambienti pubblici umidi, come piscine e docce comuni, per prevenire il contatto con superfici contaminate, e indossare sempre indumenti traspiranti in modo da prevenire un’eccessiva sudorazione, che può favorire la crescita dei funghi.
Il trattamento della tigna dipende dall'area interessata e dalla gravità dell'infezione. Le infezioni superficiali della pelle sono spesso trattate con farmaci antifungini topici, come creme, lozioni o gel a base di itraconazolo o terbinafina.
Questi farmaci devono essere applicati direttamente sulle lesioni cutanee per un periodo che varia da una a quattro settimane, a seconda del prodotto e delle raccomandazioni del medico. Per le infezioni più estese o resistenti, o per quelle che coinvolgono il cuoio capelluto e le unghie, possono essere necessari gli stessi farmaci ma stavolta con azione sistemica e quindi da assumere per via orale.
Bibliografia
- Ely JW, Rosenfeld S, Seabury Stone M. Diagnosis and management of tinea infections. Am Fam Physician. 2014 Nov 15;90(10):702-10.
- Gupta AK, Chaudhry M, Elewski B. Tinea corporis, tinea cruris, tinea nigra, and piedra. Dermatol Clin. 2003 Jul;21(3):395-400, v.
- Shy R. Tinea corporis and tinea capitis. Pediatr Rev. 2007 May;28(5):164-74.
L'informazione presente nel sito deve servire a migliorare, e non a sostituire, il rapporto medico-paziente. In caso di disturbi e/o malattie rivolgiti al tuo medico di base o ad uno specialista.
Cerca i migliori specialisti che si occupano di TignaRevisione Scientifica

Hai bisogno di un Dottore per Tigna?
Trova il Medico più adatto alle tue esigenze.
Hai bisogno di un Dottore per Tigna?