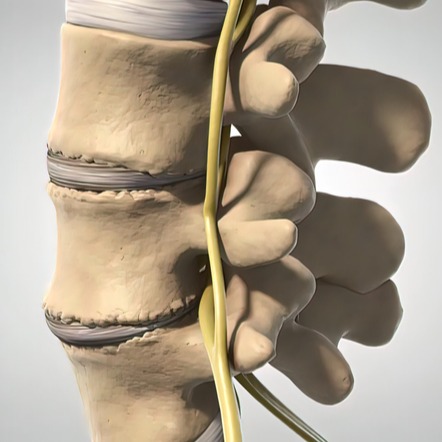
Tra le varie affezioni che colpiscono la colonna vertebrale, non bisogna trascurare l'insidioso disturbo della lombocruralgia.
Nonostante sia spesso associato al dolore lombare, questo tipo di patologia è definita sciatalgia se il dolore si irradia lungo il nervo sciatico, oppure cruralgia se il dolore riguarda il nervo crurale sulla faccia anteriore della coscia.
Nonostante sia spesso associato al dolore lombare, questo tipo di patologia è definita sciatalgia se il dolore si irradia lungo il nervo sciatico, oppure cruralgia se il dolore riguarda il nervo crurale sulla faccia anteriore della coscia.

 Cause
Cause
Le cause della lombocruralgia sono spesso legate ad una irritazione radicolare, causata da ernie o protrusioni dei dischi vertebrali tra L3 e L4.
 Sintomi
Sintomi
Il dolore si propaga dalla zona lombare fino all'inguine, al ginocchio e lungo la faccia antero-interna della coscia. Inoltre, si possono verificare sensazioni di: - parestesia oppure ipoestesia, ossia una percezione alterata della sensibilità ai vari stimoli sensitivi;
- talvolta, ipotrofia (riduzione del volume del tessuto muscolare) del quadricipite femorale.
Non bisogna sottovalutare i sintomi della lombocruralgia ed è necessario sempre l'aiuto di un professionista per intervenire correttamente sulla patologia. Ci sono molteplici sfaccettature del dolore, che variano a seconda della fase della malattia:
- algia crurale improvvisa e intensa causata dalla fuoriuscita improvvisa di materiale discale; la pressione sulla zona del dolore si intensifica con la manovra di Valsalva; spesso abbiamo una contrattura dei muscoli paravertebrali;
- dolore lombare o sacrale senza irradiazione: dolore intervallato e irregolare, spesso aggravato dalla manovra di Valsalva;
- claudicatio neurogena: dolore diffuso ad entrambe le gambe con formicolii e sensazioni di intorpidimento, provocato dall'interessamento della "cauda equina" (un fascio di nervi che si estende dalla parte terminale del cono midollare); muoversi diventa difficile a causa del dolore;
- sindrome della cauda equina: causata da grandi ernie mediane nella zona lombare, caratterizzata da dolore anale, difficoltà a urinare fino alla ritenzione urinaria improvvisa, disturbi della deambulazione, dolore alla faccia posteriore di entrambe le gambe.
 Diagnosi
Diagnosi
È importante fare attenzione alla diagnosi differenziale con problemi viscerali (in particolare valutare la funzionalità renale, eventuali tumori della prostata che possono provocare metastasi, disfunzioni ginecologiche e problemi dell’aorta addominale). Inoltre, è fondamentale escludere una nevralgia dall'otturatore.L'impatto della coxartrosi, della pubalgia, dell'osteonecrosi della tensione femorale e della sindrome del canale stretto sul paziente è notevole, poiché compromettono la capacità del paziente di muoversi liberamente e causano dolori intensi. Per diagnosticare queste patologie in modo accurato, è necessario effettuare un esame obiettivo appropriato:
- per la coxartrosi, ad esempio, è importante verificare la mobilità dell'anca e se necessario eseguire una radiografia del bacino per valutare la situazione;
- nella pubalgia, spesso associata a dolore testicolare per compromissione del nervo genito femorale, l'esame obiettivo diventa ancora più importante per una diagnosi accurata;
- l'osteonecrosi della tensione femorale, che causa zoppia e dolori inguinali, richiede un esame approfondito, per determinare le cause di questa patologia;
- infine, la sindrome del canale stretto, che può causare dolore bilaterale, formicolii e crampi alle gambe, deve essere diagnosticata con un esame obiettivo completo.
L’esame obiettivo neurologico per la lombocruralgia va eseguito con il paziente in posizione supina. Per la manovra di Lasegue, ci sdraiamo sulla schiena e con una gamba tesa sollevata, allungando il percorso tra l'inizio e la fine dello sciatico. Tirando le radici, possiamo stimolare il dolore e valutare la radicolopatia (ovvero la compromissione delle radici nervose). Se il dolore aumenta con la flessione dell'anca, allora la situazione è più grave.
In questa posizione, possiamo anche valutare la sensibilità, i test muscolari e l'esame dell'anca. Se i movimenti di rotazione sono dolorosi, potrebbe esserci una coxalgia. Inoltre, possiamo testare i riflessi osteo tendinei, come il rotuleo, l'achilleo e il medio plantare. Infine, la manovra di Wasserman, con l'estensione dell'arto sul bacino a ginocchio esteso, ci consente di stirare le radici del nervo crurale e valutare la presenza di una radicolopatia. Nei casi gravi si può avere la sindrome della cauda equina, causata da una massiva compressione da ernia del disco, può verificarsi l'anestesia a sella nella regione perineale, e questa posizione può essere utile per saggiarla.
In posizione seduta, possiamo valutare il riflesso rotuleo, che, sebbene raramente compromesso per interessamento di L4, è pluriradicolare (L2-L4), proprio come il riflesso achilleo.
Dopo tre settimane di trattamento inefficiente, conviene approfondire la diagnosi con:
- esami di laboratorio (tra cui indici di flogosi, emocromo con conta differenziata e test di istocompatibilità HLAB27 per valutare una possibile spondilite anchilopoietica o FR per l’artrite reumatoide);
- Rx della colonna con prove dinamiche (in cui il paziente muove il collo o il busto in avanti e in dietro);
- o esami di imaging come TAC o Risonanza Magnetica;
- in casi selezionati, può essere necessaria una scintigrafia ossea;
- molto utile e non da sottovalutare, invece, uno studio con elettromiografia, che registra l'attività elettrica del muscolo e può fornire utili indicazioni se i sintomi persistono da almeno 3 settimane.
 Cure e Trattamenti
Cure e Trattamenti
Le opzioni per la cura della lombalgia con irradiazione crurale sono molteplici e variano in base alla gravità dei sintomi.Per alleviare la fastidiosa lombalgia (spesso scaturita da una rottura dell'anulus fibroso del disco intervertebrale o da un'infiammazione delle articolazioni interapofisarie), il rimedio conservativo di base prevede:
- un periodo di riposo e di attività fisica controllata (solitamente della durata di una settimana);
- in aggiunta, è possibile ricorrere ad analgesici e FANS;
- nonché all'utilizzo temporaneo di cinture e corsetti (tuttavia, bisogna fare attenzione a non provocare un indebolimento muscolare). Sono altresì consigliati esercizi terapeutici per rieducare e correggere la postura della colonna vertebrale, oltre a trattamenti specifici focalizzati sui singoli distretti.
La Scrambler Therapy è la soluzione per i dolori neuropatici, cronici ed oncologici. Anche se hai provato gli oppiacei o gli anticonvulsivanti o hai avuto un impianto stimolatore fallito, la Scrambler Therapy funziona. Come una magia, questa terapia con elettroanalgesia risolverà il tuo dolore lasciandoti libero di vivere senza limiti. La terapia consiste nell'applicazione di elettrodi monouso sulla superficie del corpo, posizionati in relazione alle zone di dolore. Questi devono essere posizionati esternamente alle aree dolenti e alle zone in cui non sono presenti anomalie della sensibilità. Il ciclo di trattamento prevede sessioni di circa 35 minuti per un totale di 10 sedute in due settimane. Se il dolore scompare prima delle 10 sedute, la terapia sarà considerata conclusa.
Tra le patologie trattabili, troviamo il dolore cronico non neoplastico, come:
- neuropatie post-herpetiche;
- lombalgie;
- lombocruralgie;
- lombosciatalgie;
- cervicalgie;
- brachialgie;
- neuropatia diabetica;
- nevralgie trigeminali;
- nevralgie post-traumatiche e post-chirurgiche;
- la sindrome dell'arto fantasma.
Numerose pubblicazioni scientifiche hanno dimostrato l'efficacia di questa terapia nel trattare il dolore cronico, rendendola una valida opzione terapeutica per i pazienti che soffrono di queste patologie. Numerosi articoli scientifici hanno dimostrato che la terapia Scrambler, usando un dispositivo di stimolazione neurocutanea specifico per il paziente, funziona per il trattamento del dolore neuropatico. Le ricerche dimostrano i benefici della terapia Scrambler sulla gestione del dolore post-erpetico, prurito da cicatrici da ustioni e sintomi somatosensoriali correlati al dolore neuropatico. Inoltre, viene evidenziata l'importanza di valutare i miglioramenti clinicamente significativi nel dolore cronico e nella qualità della vita dei pazienti. In sintesi, la terapia di Scrambler rappresenta una promettente opzione terapeutica per il trattamento del dolore cronico.
Assolutamente indicata nella lombocruralgia l’utilizzo della medicina complementare, ovvero l'insieme di sistemi, pratiche e prodotti medici e terapeutici che sperimentano approcci alternativi rispetto alla medicina tradizionale. Infatti, i risultati sono stati tanti eclatanti che alcune terapie complementari sono state accettate nel tempo dalla medicina tradizionale. Il termine "medicina integrata" definisce invece un approccio che combina sia le terapie convenzionali che quelle alternative, dimostrando la loro sicurezza ed efficacia.
Anche la medicina complementare ha come obiettivo principale la tutela della salute del paziente, tuttavia, invece di curare semplicemente la malattia, cerca di curare la persona malata. In Italia, ufficialmente, sono riconosciute tre tipologie di medicine non convenzionali: agopuntura, fitoterapia, omeopatia. Queste pratiche decidono di utilizzare lo stesso metodo utilizzato dalla medicina tradizionale, ovvero anamnesi, diagnosi, prognosi, terapia e verifica qualitativa dei risultati.
L'agopuntura è uno strumento prezioso per alleviare il dolore, da utilizzare per esempio contro:
- cefalea;
- coliche;
- mal di stomaco;
- dolori lombari o cervicali;
- nevralgie del trigemino;
- sindromi vertiginose.
Troviamo anche altre opzioni terapeutiche, quali:
- la fitoterapia è un approccio medico che utilizza piante intere o i loro derivati, cioè le droghe vegetali, per alleviare e curare il paziente nel suo complesso, promuovendo il processo di guarigione naturale del corpo. Ad esempio, è stato scientificamente dimostrato che la curcumina ha molteplici proprietà farmacologiche, soprattutto come antinfiammatorio (Maheshwari et al., 2006). Non c'è dubbio: la natura ci fornisce una vasta gamma di tesori dalle incredibili proprietà terapeutiche. E proprio in quest'ottica, la fitoterapia rappresenta una risorsa autentica e sostenibile per il benessere umano;
- l'omeopatia: la medicina complementare che esplora le origini della malattia come risultato di un intricato equilibrio tra molteplici fattori, come la predisposizione genetica, l'ambiente circostante, lo stato emotivo dell'individuo e la sua capacità di reagire. La sintomatologia si manifesta come conseguenza dell'esposizione del nostro corpo a sostanze patogene, ma l'omeopatia suggerisce che la cura possa essere raggiunta somministrando dosi infinitesimali della stessa sostanza che ha generato la malattia;
- l'Ossigeno-ozonoterapia: una terapia innovativa che sta guadagnando terreno come potente strumento terapeutico per il dolore articolare e vascolare. L'ozono è una molecola formata da tre atomi di ossigeno (O3) che è possibile ottenere dall’ossigeno che invece ha due atomi (O2). In medicina si è dimostrato efficace come antinfiammatorio, nel ripristino del microcircolo nei disturbi vascolari e come antibiotico e antivirale (anche contro il virus del COVID-19). L'ossigeno-ozonoterapia rappresenta un'alternativa sicura e innovativa alle terapie tradizionali per una vasta gamma di patologie. Grazie alle sue proprietà antiossidanti ed energizzanti, è in grado di supportare la guarigione delle ernie discali, artriti ed artrosi, nonché di coadiuvare la terapia nei casi di tumori, patologie neurologiche e autoimmuni. Inoltre, l'utilizzo dell'ozono può potenziare gli effetti di altre terapie come la radioterapia e la chemioterapia, riducendo al contempo gli effetti collaterali. La sua versatilità consente la somministrazione mediante diversi metodi, come infiltrazioni intraarticolari o paravertebrali, iniezioni locali sottocutanee e intramuscolari, insufflazioni rettali e autoemoinfusioni. Non solo nel campo medico, ma anche in odontoiatria e medicina estetica l'ozono trova applicazione per curare patologie del cavo orale, inestetismi cutanei e cellulite. La terapia con ozono si rivela dunque una soluzione efficace e versatile per la cura di molteplici patologie, con numerosi benefici per la salute del paziente.
In conclusione, il trattamento percutaneo con laser rappresenta un'opzione terapeutica innovativa e sicura per le patologie del disco intervertebrale e delle faccette articolari.
Un’altra procedura non trascurabile è la denervazione con radiofrequenza: in anestesia locale un ago sonda viene introdotto nella schiena del paziente fino a raggiungere il nervo connesso alla faccetta articolare. L'impulso elettrico trasmesso dalla sonda, con l'ausilio di un generatore di radiofrequenza, riscalda il nervo e i tessuti circostanti fino a provocare una innocua termolesione, che può essere definitiva o transitoria a seconda dei casi.
E per chi deve sottoporsi ad un intervento neurochirurgico di microdiscectomia? Dopo una valutazione accurata, i pazienti con segni clinici o neurologici di compressione radicolare derivante dall'ernia del disco intervertebrale possono essere selezionati per questo tipo di chirurgia. È inoltre necessario che il trattamento medico preoperatorio non abbia sortito l'effetto desiderato e che i risultati di esami TAC e/o RMN confermino la presenza di un'ernia discale significativa associata alla compressione della radice corrispondente ai sintomi del paziente.
L'incisione cutanea sarà di dimensioni contenute, appena 2-3 centimetri, e la rimozione della lamina vertebrale necessaria per raggiungere la radice nervosa sarà minima, per rispettare al massimo l'integrità della zona interessata. La radice nervosa verrà delicatamente spostata per garantire una visione ottimale dell'ernia e quest'ultima verrà rimossa insieme alla zona di disco intervertebrale degenere. Il resto del disco, ancora in grado di funzionare correttamente, verrà lasciato nel suo spazio naturale, per consentire un intervento il più delicato possibile.
Riguardo alle possibili complicanze, anche se poco frequenti, nell'intervento di microdiscectomia possono verificarsi infezioni del sito chirurgico (spondilodiscite):
- recidive di ernia;
- lesioni alla radice nervosa;
- oppure fistole liquorali postoperatorie.
Il costante progresso delle tecniche diagnostiche e delle conoscenze in merito alla patogenesi della lombocruralgia, unito alla disponibilità di un numero sempre crescente di trattamenti farmacologici efficaci, permette già oggi - e permetterà ancora di più nei prossimi anni - di personalizzare l'intervento in base alle caratteristiche specifiche del paziente e della sua patologia, nonché in relazione alla gravità del quadro clinico e alle eventuali patologie concomitanti. Grazie a questo approccio personalizzato, sarà possibile migliorare l'aderenza al trattamento e aumentare la sua efficacia nella pratica clinica, ottenendo risultati positivi non solo per quanto riguarda la salute del singolo individuo, ma anche in termini di qualità della vita.
Bibliografia
- Jensen RK, Kongsted A, Kjaer P, Koes B. Diagnosis and treatment of sciatica. BMJ. 2019 Nov 19;367:l6273. doi: 10.1136/bmj.l6273. PMID: 31744805.
- Stirling ER, Patel MS, Sell PJ. Sciatica. Br J Hosp Med (Lond). 2016 Nov 2;77(11):C180-C183. doi: 10.12968/hmed.2016.77.11.C180. PMID: 27828743.
- Chaabane M, Abid R, Hamza K, Aloulou R, Robbana A, Chaabouni L, Hamza R. Etiologie inhabituelle de cruralgie [Uncommon etiology of cruralgia]. J Radiol. 1994 May;75(5):283-5. French. PMID: 8051679.
- Cachin C, Saudan Y. Les pièges de la cruralgie [The pitfalls of cruralgia]. Schweiz Rundsch Med Prax. 1993 Aug 3;82(31):813-5. French. PMID: 8367642.
L'informazione presente nel sito deve servire a migliorare, e non a sostituire, il rapporto medico-paziente. In caso di disturbi e/o malattie rivolgiti al tuo medico di base o ad uno specialista.
Cerca i migliori specialisti che si occupano di LombocruralgiaRevisione Scientifica

Hai bisogno di un Dottore per Lombocruralgia?
Trova il Medico più adatto alle tue esigenze.
Articoli correlati
Hai bisogno di un Dottore per Lombocruralgia?