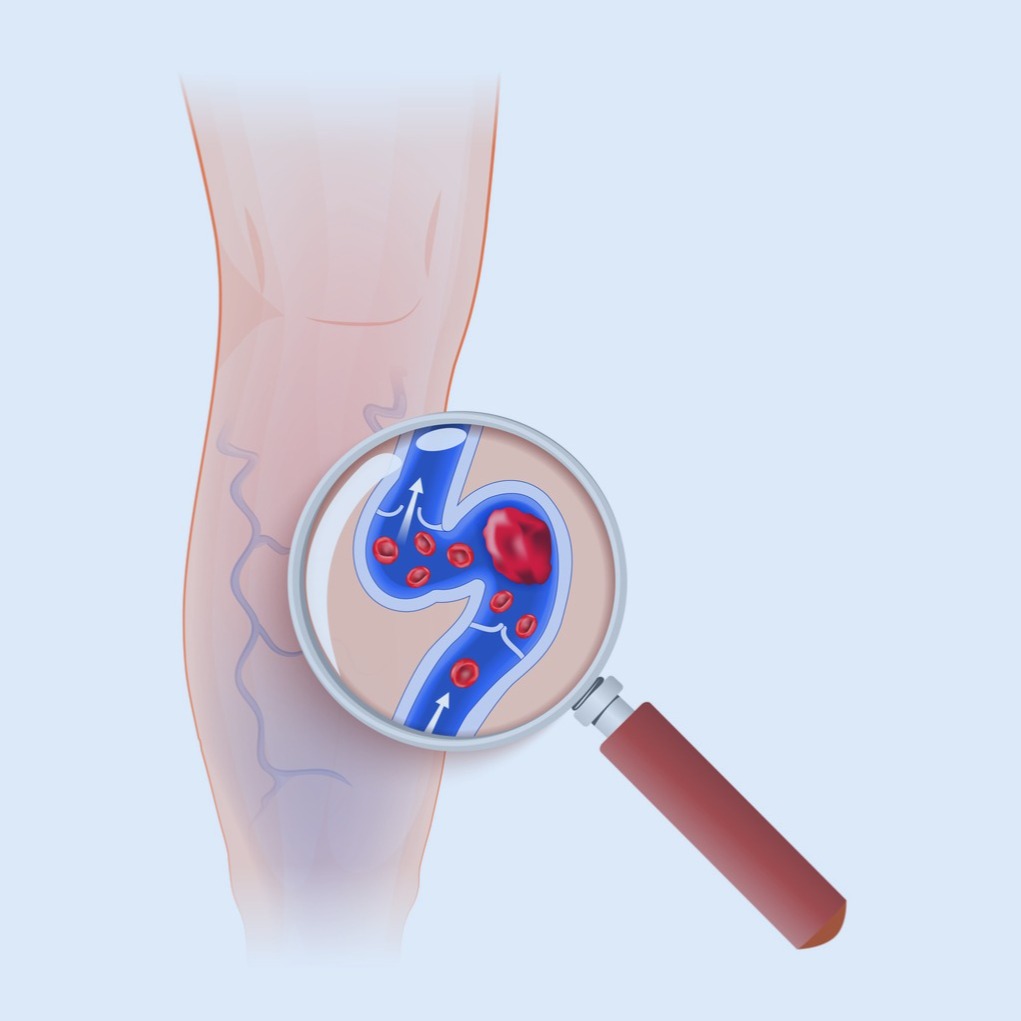
Il termine “flebite” in senso lato definisce il processo infiammatorio che coinvolge un vaso venoso. In epoca ormai remota, si faceva un uso improprio dei termini flebite, trombosi, tromboflebite, che venivano usati spesso indifferentemente per definire qualunque processo infiammatorio delle vene, indicando patologie differenti, sia dal punto di vista anatomico che clinico. Attualmente, sia la diagnostica di laboratorio che quella strumentale consentono di poter effettuare delle distinzioni nelle malattie infiammatorie delle vene, utilizzando il termine “flebite” nei casi di flogosi aspecifica della parete, e quello di “trombosi” quando il processo infiammatorio ha portato ad un trombo occludente il lume del vaso.
Nell’ambito delle trombosi, vanno poi distinte le “trombosi venose superficiali”, che interessano le vene superficiali (meno pericolose in quanto a minor rischio di sviluppare embolie polmonari) e le “trombosi venose profonde”, che interessano il circolo venoso profondo (più pericolose in quanto a maggior rischio di sviluppare embolie polmonari).
Nell’ambito delle trombosi, vanno poi distinte le “trombosi venose superficiali”, che interessano le vene superficiali (meno pericolose in quanto a minor rischio di sviluppare embolie polmonari) e le “trombosi venose profonde”, che interessano il circolo venoso profondo (più pericolose in quanto a maggior rischio di sviluppare embolie polmonari).

 Cause
Cause
La flebite può avvenire spontaneamente, specialmente se presente una condizione di trombofilia (congenita o acquisita), oppure secondaria a diverse situazioni cliniche, tra le quali si possono ricordare:
- condizioni di rallentamento del deflusso venoso (allettamenti prolungati, ridotta mobilizzazione, interventi chirurgici, insufficienza venosa cronica);
- traumi con coinvolgimento delle strutture venose;
- neoplasie;
- gravidanza e/o assunzioni di estroprogestinici orali (specialmente se associate a condizioni di trombofilia);
- lesioni iatrogene da posizionamento di cateteri venosi;
- pregresse trombosi venose;
- patologie autoimmunitarie;
- morbo di Burger (complicato dalle c.d. “flebiti migranti”).
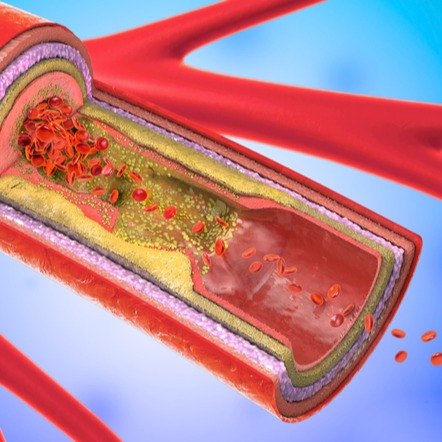
Nel merito dei meccanismi che portano alla formazione del trombo, pur essendo ancora valido quanto enunciato da Virchow nel lontano 1856 postulando la triade “stasi venosa, danno parietale, ipercoagulabilità” grande importanza hanno avuto in epoca recente gli studi dei fattori della coagulazione, che hanno evidenziato numerose alterazioni che predispongono allo sviluppo di flebiti e trombosi, stimolando la liberazione di fattori infiammatori che determinano la flogosi della parete venosa.
 Sintomi
Sintomi
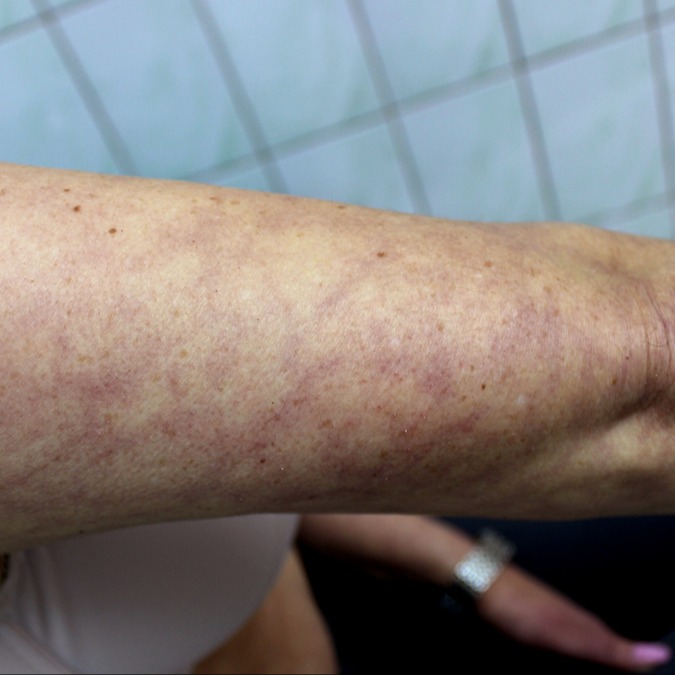
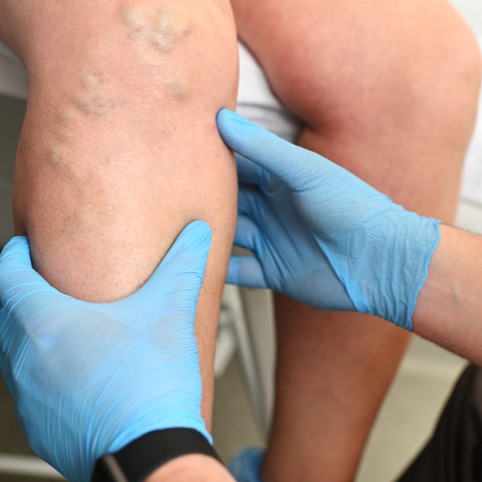
La flebite superficiale, generalmente a carico degli arti inferiori e meno frequentemente a carico degli arti superiori, si manifesta con i caratteristici segni dell’infiammazione locale: la cute sovrastante alla vena interessata si presenta arrossata, calda e molto dolente, talvolta, nei casi in cui il processo infiammatorio è particolarmente esteso, può accompagnarsi a iperpiressia, cordoniforme, arrossata, calda e dolente.In caso di evoluzione verso una trombosi venosa superficiale, si apprezzerà alla palpazione una franca tumefazione cordoniforme. Nei casi di evoluzione verso una trombosi venosa profonda, i fenomeni flogistici locali saranno poco evidenti, nel mentre si apprezzerà un edema più o meno dolente dell’arto interessato.
 Diagnosi
Diagnosi
La diagnosi si basa sulla obiettività clinica, accompagnata dalle specifiche analisi di laboratorio (comprensive del dosaggio dei prodotti di degradazione del fibrinogeno, D-Dimero, che sono buoni indici dei meccanismi di lisi del trombo) e dall’esecuzione della diagnostica strumentale di primo livello, mediante un accurato ecocolordoppler con accurata valutazione sia del circolo venoso superficiale che del circolo venoso profondo e delle vene comunicanti, onde poter evidenziare la presenza di trombi, le loro caratteristiche, la loro eventuale estensione e l’entità del rischio emboligeno.
 Rischi
Rischi
Il rischio di embolia polmonare, se pur ipoteticamente sempre presente, assume particolare rilevo clinico nei casi in cui la trombosi interessa i tronchi safenici, le vene perforanti o le vene profonde. Per tale motivo, la valutazione specialistica comprensiva di un accurato ecocolordoppler deve essere effettuata il prima possibile, onde permettere la quantificazione dei rischi e la terapia più indicata per evitare le complicazioni emboliche.
 Cure e Trattamenti
Cure e Trattamenti
Gli obbiettivi della terapia sono i seguenti:
- risolvere i sintomi dolorosi locali;
- prevenire l’estensione dei trombi;
- prevenire la recidiva di trombosi;
- prevenire il tromboembolismo venoso che può complicare la storia naturale della malattia;
- verificare la presenza nel paziente di condizioni di trombofilia congenita od acquisita, al fine di poter valutare la necessità di una profilassi antitrombotica a lungo termine.
Il trattamento varia a seconda dell’obiettività clinica, delle caratteristiche del trombo, delle comorbilità e dei fattori di rischio vascolare del paziente. In tutti i casi in cui non è presente una precisa controindicazione, trova ampio utilizzo l’elastocompressione dell’arto interessato; tra i farmaci a disposizione dello specialista flebologo troviamo, variamente combinati, anticoagulanti per via parenterale (eparine a basso peso molecolare e fondaparinux per via sottocutanea), anticoagulanti orali di vecchia generazione (TAO) e/o di nuova generazione (DOAC), antinfiammatori e antidolorifici.
Nei casi di trombosi venosa profonda, o quando un processo trombotico superficiale coinvolge la giunzione safeno-femorale o la giunzione safeno-poplitea con consequenziale alto rischio di trombosi venosa profonda e/o di embolia polmonare, è indicato il trattamento anticoagulante a lungo termine per almeno 3 mesi, a volte per periodi più lunghi, se non a vita, in caso di un alto rischio documentato di recidiva. Inutile, il più delle volte, la terapia antibiotica, spesso prescritta senza una reale utilità clinica.
Nei casi di trombosi venosa profonda, o quando un processo trombotico superficiale coinvolge la giunzione safeno-femorale o la giunzione safeno-poplitea con consequenziale alto rischio di trombosi venosa profonda e/o di embolia polmonare, è indicato il trattamento anticoagulante a lungo termine per almeno 3 mesi, a volte per periodi più lunghi, se non a vita, in caso di un alto rischio documentato di recidiva. Inutile, il più delle volte, la terapia antibiotica, spesso prescritta senza una reale utilità clinica.
Bibliografia
- Palareti G How I treat isolated distal deep vein thrombosis (IDDVT). Blood2014;123:1802-9. doi:10.1182/blood-2013-10-512616 pmid:24472834.
- Franco L, Giustozzi M, Agnelli G, Becattini C. Anticoagulation in patients with isolated distal deep vein thrombosis: a meta-analysis. J Thromb Haemost2017;15:1142-54. doi:10.1111/jth.13677 pmid:28316124.
- Donadini MP, Dentali F, Pegoraro S, et al. Long-term recurrence of venous thromboembolism after short-term treatment of symptomatic isolated distal deep vein thrombosis: A cohort study. Vasc Med2017;22:518-24. doi:10.1177/1358863X17720531 pmid:28732457.
- Galanaud JP, Sevestre MA, Genty C, et al., OPTIMEV-SFMV investigators. Incidence and predictors of venous thromboembolism recurrence after a first isolated distal deep vein thrombosis. J Thromb Haemost2014;12:436-43. doi:10.1111/jth.12512 pmid:24450376.
- Sartori M, Migliaccio L, Favaretto E, Palareti G, Cosmi B. Two years outcome of isolated distal deep vein thrombosis. Thromb Res2014;134:36-40. doi:10.1016/j.thromres.2014.03.033 pmid:24713107.
L'informazione presente nel sito deve servire a migliorare, e non a sostituire, il rapporto medico-paziente. In caso di disturbi e/o malattie rivolgiti al tuo medico di base o ad uno specialista.
Cerca i migliori specialisti che si occupano di Flebite- Chirurgo Vascolare a Roma
- Chirurgo Vascolare a Milano
- Chirurgo Vascolare a Torino
- Chirurgo Vascolare a Monza e Brianza
Revisione Scientifica

Hai bisogno di un Dottore per Flebite?
Trova il Medico più adatto alle tue esigenze.
Articoli correlati
Hai bisogno di un Dottore per Flebite?