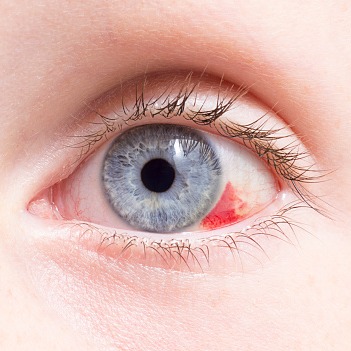
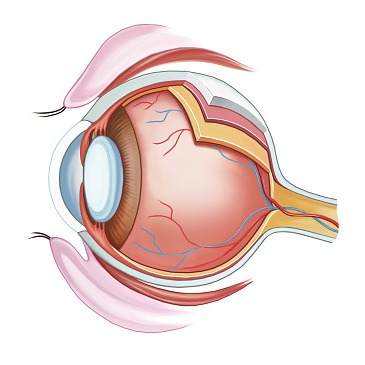
La sindrome di Horner, conosciuta anche come paralisi oculo-simpatica, è una condizione rara che colpisce il sistema nervoso simpatico, ossia la parte che controlla le funzioni involontarie di alcune parti del corpo, come la dilatazione della pupilla, la sudorazione e il flusso sanguigno.
Si manifesta, in genere, con una triade di sintomi costituita da: palpebra calante, pupilla ristretta e mancanza di sudorazione facciale.
Si manifesta, in genere, con una triade di sintomi costituita da: palpebra calante, pupilla ristretta e mancanza di sudorazione facciale.

 Cause
Cause
Il sistema nervoso simpatico è una parte del sistema nervoso autonomo che origina dal midollo spinale e che controlla la stimolazione della muscolatura liscia, attivando la risposta dell’organismo alla presenza di stress esterni. In generale, la sindrome di Horner si sviluppa in seguito a un’interruzione del passaggio dei segnali attraverso la catena del sistema nervoso simpatico. Questa può derivare da un gran numero di cause, che generalmente provocano lesioni dei nervi. Questa interruzione può verificarsi sia in forma congenita, quindi legata ad alterazioni genetiche, che acquisita.
A causare le forme acquisite della sindrome, quindi, sono spesso condizioni che danneggiano i collegamenti nervosi, come:
- traumi, in quanto lesioni fisiche alla testa possono produrre delle lesioni a carico del midollo spinale o del sistema nervoso;
- tumori al cervello, al collo o nella parte superiore del torace possono comprimere alcune strutture nervose, tra cui quelle del sistema nervoso simpatico;
- ictus, in quanto può provocare una necrosi del tessuto nervoso legato al sistema simpatico;
- siringomielia, ossia la formazione di cisti sul midollo spinale che possono causarne una parziale compressione;
- malattie demielinizzanti, come la sclerosi multipla, che può portare a lesioni nervose riducendo il passaggio di segnali.
In generale, comunque, non è raro che la sindrome di Horner si manifesti in forma idiopatica, per cui le cause non sono chiaramente riconoscibili.
 Sintomi
Sintomi
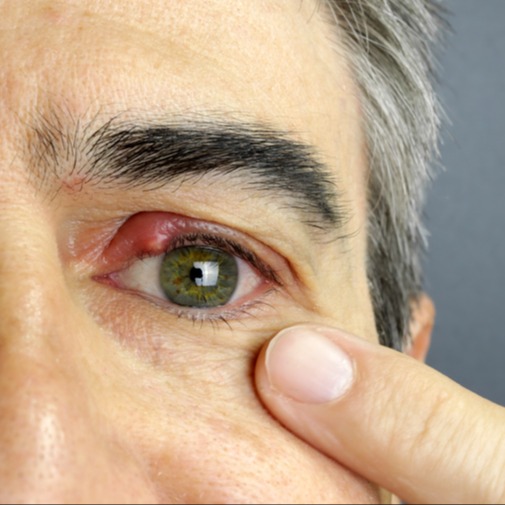
La sindrome di Horner, a prescindere dalla sua causa che ne è alla base, è caratterizzata da una triade classica di sintomi, che spesso coinvolge un solo lato del viso e include:- ptosi palpebrale, ossia un abbassamento, parziale o totale, della palpebra superiore dell'occhio interessato;
- miosi, ossia una contrazione incontrollabile della pupilla, che appare ristretta anche in assenza di luce; generalmente questa condizione si associa a un’anisocoria, ossia una differenza di ampiezza tra le due pupille;
- anidrosi, che consiste in una parziale o totale assenza di sudorazione del viso.
In alcuni casi, si possono anche manifestare anche dei sintomi di natura neurologica, come la comparsa di disturbi della coordinazione (atassia), della deglutizione e della visione (diplopia) o anche intorpidimenti.
Nelle forme congenite, la sindrome di Horner può produrre eterocromia, in quanto le due iridi sviluppano colori diversi tra loro (in alcuni casi una delle due pupille può anche apparire incolore).
 Diagnosi
Diagnosi
La diagnosi della sindrome di Horner è posta dallo specialista e coinvolge un'accurata valutazione della sintomatologia lamentata dal paziente, nonché dall’anamnesi della storia medica di quest’ultimo. Si tratta di due passaggi molto importanti nel processo diagnostico, in quanto sono utili per consentire all'oculista, o al neurologo o allo specialista affine, di individuare eventuali fattori di rischio per lesioni nervose.In genere, il primo esame che viene svolto per la diagnosi della sindrome prevede l’impiego di un collirio a base di cocaina, in modo da valutare la reazione della pupilla. Nei pazienti con la sindrome, infatti, la pupilla dell’occhio interessato non si dilata in risposta alla cocaina.
Similmente, si può impiegare un collirio a base di apraclonidina, che in un occhio sano provoca una restrizione della pupilla; in presenza della sindrome, la pupilla può rispondere dilatandosi o rimanendo invariata.
Dopo la diagnosi della sindrome di Horner è importante eseguire esami di imaging, come TAC o risonanze magnetiche, in quanto consentono di individuare e localizzare le lesioni nervose o la presenza di tumori nel cervello, nel collo o nella parte superiore del torace.
Inoltre, il medico può eseguire esami neurologici per valutare la funzione del sistema nervoso e individuare eventuali segni di danni o anomalie.
 Rischi
Rischi
La sindrome di Horner, se non trattata in modo adeguato, può portare a una persistenza dei sintomi, in grado di interferire negativamente con la qualità della vita dei pazienti, condizionandone molti aspetti della quotidianità. Inoltre, essendo spesso una manifestazione di altre patologie sottostanti, le principali complicanze della sindrome di Horner consistono nelle evoluzioni di queste patologie, le quali possono dar luogo ad anomalie neurologiche o visive.
 Cure e Trattamenti
Cure e Trattamenti
In generale, la sindrome di Horner di per sé non dispone di una cura specifica. Per questo motivo, se la sindrome non ha un’origine accertata (ossia è in una forma idiopatica), spesso non può essere trattata. Nei casi in cui, invece, la sindrome sia derivante da una patologia sottostante, il trattamento principale è costituito dalla risoluzione di quest’ultima. Questo approccio, in genere, può includere interventi chirurgici per rimuovere tumori o aneurismi o terapie farmacologiche per trattare eventuali infezioni o le condizioni neurologiche.
Dopo il trattamento, è fondamentale mantenere un protocollo di follow-up in modo da monitorare regolarmente la condizione del paziente e valutare eventuali segni di ricorrenza o complicazioni.
Bibliografia
- Khan Z, Bollu PC. Horner Syndrome. [Updated 2023 Apr 10]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-.
- Sindrome di Horner, Elizabeth Coon, MD, Mayo Clinic.
- Martin TJ. Horner Syndrome: A Clinical Review. ACS Chem Neurosci. 2018 Feb 21;9(2):177-186.
L'informazione presente nel sito deve servire a migliorare, e non a sostituire, il rapporto medico-paziente. In caso di disturbi e/o malattie rivolgiti al tuo medico di base o ad uno specialista.
Cerca i migliori specialisti che si occupano di Sindrome di HornerRevisione Scientifica

Hai bisogno di un Dottore per Sindrome di Horner?
Trova il Medico più adatto alle tue esigenze.
Articoli correlati
Hai bisogno di un Dottore per Sindrome di Horner?