Queste capacità possono permettere, nei casi di ipermetropia più lievi e nelle persone di età inferiore a 40 anni circa, di riportare l’immagine sulla retina, garantendo una visione ottimale, non sfuocata.
Il discorso cambia nei bambini, in caso di ipermetropie elevate o associate a strabismi convergenti, e negli adulti, in modo fisiologico dopo i 40 anni.
In tutti questi casi, infatti, la capacità accomodativa non risulta sufficiente a riportare a fuoco la figura sulla retina, e pertanto l’immagine appare sfuocata sia da lontano che da vicino (a differenza della miopia, che fa vedere male solo da lontano), e si sviluppa una fatica visiva, un’astenopia.
L’ipermetropia può essere classificata in:
- lieve: inferiore alle 2 diottrie;
- moderata: compresa tra le 2 e le 4 diottrie;
- elevata: superiore alle 4 diottrie.

 Cause
Cause
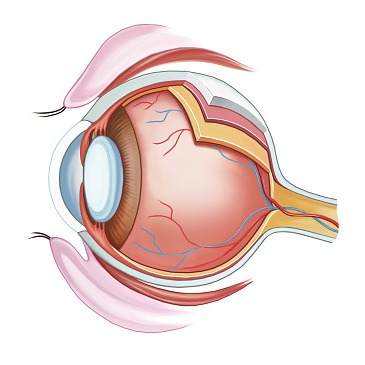
Le principali caratteristiche anatomiche che rendono un occhio ipermetrope sono:- asse antero-posteriore del bulbo più breve della norma (l’occhio è più “corto” di un occhio normale);
- curvatura della cornea, la parte più anteriore trasparente dell’occhio, inferiore alla norma: la cornea è più piatta;
- curvatura del cristallino, la lente che si trova dentro l’occhio, ridotta rispetto alla norma: anche il cristallino può essere più piatto.
Per esempio, i bambini piccoli in cui è stato rimosso il cristallino per la presenza di una cataratta congenita, necessitano degli occhiali o delle lenti a contatto per vedere bene, perché risultano fortemente ipermetropi.
La prevalenza dell’ipermetropia, nei bambini, decresce con l’aumentare dell’età. È infatti fisiologico che i bimbi abbiano un asse antero-posteriore dell’occhio più corto, poiché sono in fase di crescita.
 Sintomi
Sintomi
Quando l’accomodazione non è sufficiente a compensare l’ipermetropia, si possono avere diversi disturbi:- mal di testa;
- visione non nitida, offuscata;
- fastidio alla luce;
- affaticamento visivo con “occhi pesanti”;
- abbondante lacrimazione;
- a volte, persino dolore agli occhi.
I bambini con ipermetropia, soprattutto elevata, inoltre, hanno una stereopsi, ovvero una visione tridimensionale, peggiore rispetto ai bambini che non hanno difetti di vista. Ovvio che la stereopsi sia ancor peggiore nei casi in cui il bimbo ipermetrope è anche strabico o affetto da ambliopia. In questo caso, di solito, il bambino non riconoscerà le figure rappresentate sulla cartolina di Lang, per la valutazione della stereopsi.
Ipermetropia nei bambini: fasi, sintomi e diagnosi
I sintomi dell’ipermetropia sono variabili e dipendono sia dall’età sia dall’entità del difetto. È fondamentale individuarli precocemente per prevenire complicanze come ambliopia e strabismo.
Sulla base delle diverse fasce d’età e delle manifestazioni cliniche descritte, è possibile riassumere i principali quadri sintomatologici e le indicazioni terapeutiche nei seguenti punti:
- età neonatale: in questa fase è importante identificare un’eventuale ipermetropia medio-elevata (superiore a 3 diottrie). Se non corretta, può interferire con lo sviluppo visuo-motorio e visuo-cognitivo, favorendo la comparsa di alterazioni della motilità oculare (come lo strabismo convergente) o una riduzione permanente della capacità visiva (ambliopia). Quest’ultima può manifestarsi anche in presenza di un difetto lieve ma monolaterale. Per questo motivo è indicata una correzione precoce con occhiali o lenti a contatto;
- età infantile (fino a 10 anni): una lieve ipermetropia è considerata fisiologica e viene generalmente compensata dall’accomodazione, senza sintomi evidenti. Tuttavia, nei casi di difetti più elevati (oltre 3 diottrie), la capacità accomodativa può risultare insufficiente e compaiono i segni tipici: difficoltà nella lettura, ridotta concentrazione e apprendimento, arrossamento e lacrimazione dovuti allo sforzo visivo. In queste situazioni è opportuno intervenire con una correzione ottica per alleviare i sintomi e prevenire ambliopia e strabismo;
- età prepuberale e adulta (11-40 anni): nei soggetti con ipermetropia lieve, l’ampia riserva accomodativa spesso consente di compensare il difetto senza sintomi, rendendo talvolta non necessaria la correzione. Al contrario, nei difetti più marcati si manifestano disturbi da affaticamento visivo legati allo sforzo continuo di messa a fuoco, rendendo necessaria una correzione adeguata.
Con l’insorgenza della presbiopia, anche modesti residui di ipermetropia richiedono una correzione per la visione da lontano, associata a un addizione per vicino. Nei soggetti con ipermetropia elevata, questa condizione tende a comparire più precocemente rispetto agli emmetropi.
 Diagnosi
Diagnosi
Per fare una corretta diagnosi, e di conseguenza correggere adeguatamente l’ipermetropia, non è sufficiente fare una misurazione del visus col tabellone (ottotipo). Occorre, invece, soprattutto al di sotto dei 40 anni e a maggior ragione nei bambini, mettere le goccine nell’occhio per bloccare l’accomodazione, e, solo dopo che queste avranno fatto azione (e si sarà realizzata la cicloplegia), procedere ad una rivalutazione dell’ipermetropia, tramite strumenti appositi, quali lo schiascopio e l’autorefrattometro.Non è sufficiente misurare solo la vista, perché l’ipermetropia è la somma di tre componenti:
- ipermetropia assoluta: la quota di ipermetropia che l’accomodazione non riesce a correggere;
- ipermetropia facoltativa: la quota di ipermetropia che può essere corretta sia dall’accomodazione che da una lente positiva;
- ipermetropia latente: la quantità di ipermetropia che viene fuori solo dopo l’applicazione delle goccine nell’occhio per allargare la pupilla e bloccare l’accomodazione (gocce cicloplegiche).
All’esame del fondo dell’occhio, a volte, il nervo ottico nelle ipermetropie elevate appare di piccole dimensioni, di colore più intenso, rosso-grigiastro, sollevato e a margini indefiniti. Questa conformazione del nervo ottico si chiama papilla "affollata" e va in diagnosi differenziale con l’edema di papilla. La papilla affollata, tuttavia, è una condizione assolutamente benigna che non comporta effetti sulla vista.
 Rischi
Rischi
Il rischio di non correggere adeguatamente con lenti l’ipermetropia può essere quello di una messa a fuoco imperfetta, con conseguente sviluppo di mal di testa e pesantezza degli occhi.Un’ipermetropia elevata in un bimbo, che non porta lenti, può determinare la comparsa di uno strabismo, oppure di un’ambliopia, ossia un occhio pigro, monolaterale o bilaterale, a seconda del fatto che ci sia una notevole differenza del difetto visivo tra i due occhi (in questo caso si impigrisce solo l’occhio con l’ipermetropia più elevata), oppure il medesimo difetto visivo da entrambe le parti (in questo caso possono impigrirsi tutti e due gli occhi, perché nell’età dello sviluppo - da 0 a 7 anni- si ha una plasticità delle connessioni occhio-cervello. Se gli stimoli visivi, però, non vengono percepiti correttamente dall’occhio, non si sviluppano neanche le colonne di dominanza a livello cerebrale).
 Cure e Trattamenti
Cure e Trattamenti
Questo difetto di vista può richiedere l’indosso di occhiali o lenti a contatto. Le lenti montate sugli occhiali hanno potere positivo e forma convessa, ovvero sono più spesse al centro e più sottili in periferia. Per la loro conformazione danno un effetto di ingrandimento delle immagini, proporzionale all’aumento del potere della lente. Per questo gli occhi degli ipermetropi dietro gli occhiali sembrano più grandi.
La minore correzione per l’ipermetropia si fa con lenti che compensino l'ipermetropia assoluta. Si usano lenti positive più forti, per correggere l’ipermetropia manifesta (assoluta + facoltativa). Occorrono, invece, lenti ancora più potenti per correggere la somma di ipermetropia manifesta e latente. Sarà l’oculista a decidere quale correzione applicare, anche in base a fattori concomitanti, quali per esempio la presenza di uno strabismo convergente, in cui gli occhi vanno verso il naso.
Il trattamento laser agli occhi può eliminare la necessità di utilizzare occhiali e lenti a contatto. Nel caso dell’ipermetropia, il laser serve ad aumentare la curvatura della cornea, la parte trasparente anteriore dell’occhio, permettendo finalmente all’ immagine di formarsi sulla retina, e non dietro di essa.
Esistono tre tecniche principali di trattamento laser:
- PRK: nella PRK, l’oculista rimuove l’epitelio, lo strato più superficiale della cornea, e il laser a eccimeri vaporizza la porzione anteriore della cornea aumentandone la curvatura. Gli svantaggi della PRK sono il dolore subito dopo l’intervento e i tempi di ripresa un po’ più lunghi rispetto alla FemtoLasik;
- PRK transepiteliale: nella PRK transepiteliale è il laser stesso a rimuovere l’epitelio e poi a vaporizzare la parte anteriore;
- FemtoLasik: nella FemtoLasik, il laser a femtosecondi crea una sorta di coperchio, sollevando la parte più anteriore della cornea, detto FLAP, una sorta di segmento di sfera superiore. Il laser a eccimeri agisce poi sulla parte più interna della cornea, che è stata scoperta sollevando il flap.
Se non ci sono i parametri adatti all’intervento laser, si può procedere all’impianto di una lente intraoculare “fachica”, ovvero che venga impiantata dentro l’occhio, senza togliere il cristallino, la lente naturale già presente all’interno del bulbo oculare. Nell’ ipermetrope bisogna però prima valutare che vi sia un’ampiezza adeguata e non troppo ridotta della camera anteriore per procedere all’ impianto della lente “fachica”.
Un’ulteriore opzione terapeutica, nei casi di ipermetropia di grado elevato, è rappresentata dall’estrazione del cristallino trasparente (lensectomia). Questa procedura prevede la rimozione del cristallino naturale e la sua sostituzione con una lente intraoculare artificiale di adeguato potere ottico. Viene utilizzata più frequentemente quando si è ridotta o persa la capacità accomodativa, ovvero la messa a fuoco per vicino.
L’intervento si esegue mediante facoemulsificazione del cristallino, in regime ambulatoriale, senza necessità di ricovero, utilizzando un collirio anestetico. La tecnica è la stessa impiegata per la rimozione della cataratta, in cui il cristallino risulta opacizzato.
Durante la procedura, il chirurgo opera attraverso una microincisione autosigillante di circa 2–2,4 mm, che non richiede sutura. Una sonda a ultrasuoni consente di frammentare il cristallino, trasformandolo in una emulsione che viene poi aspirata. Successivamente si procede all’impianto della lente intraoculare. La durata dell’intervento è generalmente compresa tra i 10 e i 20 minuti.
Dopo l’intervento, il recupero visivo è rapido: una buona visione si ottiene già nelle prime ore, mentre la stabilizzazione dell’acuità visiva avviene nell’arco di pochi giorni, fino a circa una settimana. Il periodo di riabilitazione visiva e fisica è generalmente breve
Per quanto riguarda la prevenzione, l'unica opzione efficace è quello di eseguire visite oculistiche periodiche, nei tempi indicati dal medico oculista. Il colloquio centrato sulle proprie abitudini di vita e sulle proprie difficoltà spesso aiuta l'oculista a trovare la soluzione più appropriata per ogni paziente
Bibliografia
- The Hyperopic Infants' Study Group, THIS Group - Moore B, Lyons SA, Walline J. A clinical review of hyperopia in young children. J AmOptom assoc. 1999 Apr; 70(4): 215-24.
- Victor Del Pizzo Castagno, Anaclaudia Gastal Fassa, Maria Laura Vidal Carret, Manuel Augusto Pereira Vilela, Rodrigo Dalke Meucci. Hyperopia: a meta-analysis of prevalence and a review of associated factors among school-aged children. BMC Ophthalmology 2014, 14:163.
- Marjean Taylor, Gui-shuang Ying, PhD, Jiayan Huang, MS, Maureen Maguire, PhD, Graham Quinn, MD, MSCE, Elise B. Ciner, OD, FAAO, Lynn A. Cyert, PhD, OD, FAAO, Deborah A. Orel-Bixler, OD, PhD, FAAO, Bruce D. Moore, OD, FAAO, and for the VIP Study Group. Associations between Hyperopia and other Vision and Refractive Error Characteristics. Optom Vis Sci. 2014 April; 91(4):383-389.
- Ingram RM, Walker C. Refraction as a means of predicting squint or amblyopia in preschool siblings of children known to have these defects. Br J Ophthalmol. 1979; 63:238–42.
- Settas G, Settas C, Minos E, Yeung IYL. Photorefractive keratectomy (PRK) versus laser assisted in situ keratomileusis (LASIK) for hyperopia correction (Review). Cochrane Datatbase Syst. Rev. 2012 Jun. 2012(6).
- Alshamrani AA, Alharbi SS. Phakic intraocular lens implantation for the correction of hyperopia. J Cataract Refract Surg. 2019 Oct;45(10):1503-1511.
- Atkinson J, Braddick O, Nardini M, Anker S. Infant hyperopia: detection, distribution, changes and correlates-outcomes from the Cambridge infant screening programs. Optom Vis Sci. 2007 Feb;84(2):84-96.
- Mutti DO, Candy R, Cotter SA, Haegerström-Portnoy G. Infant and child hyperopia. Optom Vis Sci. 2007 Feb;84(2):80.
- Donahue SP, Baker J. Hyperopia: how do we define abnormal? Arch Ophthalmol. 2005 Jan;123(1):124-5; author reply 125.
- Shapiro RL. Hyperopia in young children. J Am Optom Assoc. 1999 Sep;70(9):549.
- Kulp, Marjean Taylor, et al. "Associations between hyperopia and other vision and refractive error characteristics." Optometry and vision science: official publication of the American Academy of Optometry 91.4 (2014): 383.
- Maistrello, Margaret. "Valutazione di uno screening visivo su bambini dai 6 ai 12 anni: l'importanza di una visione adeguata in età scolare."
- Mastropasqua, Leonardo. "Possibilità di correzione dell’ipermetropia."
- Mavi, Sonia, et al. "The impact of hyperopia on academic performance among children: a systematic review." The Asia-Pacific Journal of Ophthalmology 11.1 (2022): 36-51. Leggi altro...
L'informazione presente nel sito deve servire a migliorare, e non a sostituire, il rapporto medico-paziente. In caso di disturbi e/o malattie rivolgiti al tuo medico di base o ad uno specialista.
Cerca i migliori specialisti che si occupano di IpermetropiaRevisione Scientifica

Trova il Medico più adatto alle tue esigenze.