Parlare di Polmonite significa entrare nel “cuore” di patologie varie, per etiologia e diagnosi, con relative terapie e prognosi. Il termine cuore, indicato tra virgolette, ha un significato ben preciso, in quanto, nell’anatomia e fisiopatologia umana, si denomina Cuore-Polmoni quel settore toracico, quasi che si trattasse dello stesso organo o un solo meccanismo intersecato dalla natura.
La Polmonite è, come per tutti gli altri organi, un'infiammazione acuta, quando termina in “ite”; cronica, nel momento in cui si trasforma in “osi”. Ad esempio, artrite o artrosi.
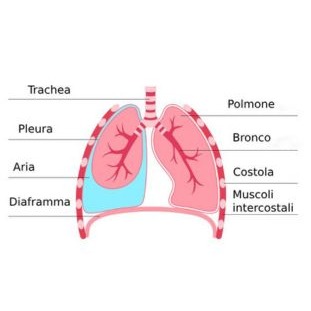
Inoltre, il polmone è composto sia da stroma (la sostanza o interstizio), che da vie bronchiali, dalle più grandi a partenza dalla trachea, per finire negli alveoli. Essi sono fondamentali per lo scambio gassoso tra l’ossigeno inspirato e l’anidride carbonica espirata, dopo essere stata condotta agli alveoli, attraverso il sistema venoso, che torna dalla periferia al cuore-polmoni per l’espulsione. Per tale raffigurazione, parliamo di Albero Bronchiale, con la trachea che fa da fusto principale alla radice.
La Polmonite è, come per tutti gli altri organi, un'infiammazione acuta, quando termina in “ite”; cronica, nel momento in cui si trasforma in “osi”. Ad esempio, artrite o artrosi.
Inoltre, il polmone è composto sia da stroma (la sostanza o interstizio), che da vie bronchiali, dalle più grandi a partenza dalla trachea, per finire negli alveoli. Essi sono fondamentali per lo scambio gassoso tra l’ossigeno inspirato e l’anidride carbonica espirata, dopo essere stata condotta agli alveoli, attraverso il sistema venoso, che torna dalla periferia al cuore-polmoni per l’espulsione. Per tale raffigurazione, parliamo di Albero Bronchiale, con la trachea che fa da fusto principale alla radice.

 Cause
Cause
Dopo queste premesse, possiamo distinguere le patologie che interessano l’interstizio da quelle delle vie aeree. In questa sede, tralasceremo le seconde, quali l’asma bronchiale, le bronchiti croniche o acute, fino alla BPCO (broncopneumopatia cronica ostruttiva) e all’enfisema polmonare, oppure i corpi estranei da estrarre con una broncoscopia.Ci soffermeremo, invece, sulle infiammazioni dell’interstizio, unitamente alle pareti dei bronchi, che sono parte del sistema in toto, a causa di agenti batterici virali o di tanti altri microrganismi, quali:
- il Mycoplasma pneumoniae;
- la Clamidia;
- la Legionella;
- altri ancora.
- la polmonite batterica è un avvenimento senz’altro serio ed importante, sia per la velocità di diagnosi clinica, che per quella strumentale radiologica o da laboratorio. Gli agenti sono essenzialmente i batteri (come gli stafilococchi), che generalmente si localizzano in focolai circoscritti e ben visibili ad un esame radiologico, a volte anche con una semplice radiografia in P.A. (proiezione antero- posteriore) e laterale;
- le polmoniti virali restano invece, come da sempre, un problema più grande, sia per la natura stessa del virus, non sensibile ad alcuna terapia antibiotica, che per i postumi a lunga durata che la patologia può lasciare.
 Sintomi
Sintomi
La sintomatologia si manifesta con febbre, anche molto alta, oltre i sintomi soliti delle affezioni respiratorie, quali tosse e dispnea.
 Diagnosi
Diagnosi
Per quanto riguarda la diagnosi di polmonite batterica, il focolaio polmonare viene sospettato in presenza di una sintomatologia costituita da febbre alta o molto alta e da sofferenza respiratoria, come la tosse o difficoltà respiratoria, e da segni clinici, evidenziati nell’ascoltazione toracica da rumori secchi o soprattutto umidi. La diagnosi certa e certificata arriva definitivamente dall’esame radiologico (Rx torace o Tac polmonare).Nello specifico della polmonite virale, invece, questa presenta caratteristiche diverse. Partendo dall’inizio, si può affermare che l’insorgenza della malattia è più lenta e subdola nei primi giorni, quando la febbre con tosse può simulare anche un semplice raffreddore. Ma dopo le prime 72 ore, vi è uno sviluppo abbastanza evidente e celere, che porta il paziente alla visita pneumologica, che stabilisce immediatamente l’effettuazione di una Rx del Torace in due proiezioni, al di là dell’ascoltazione, che può presentare chiari sintomi di infiammazione per una dispnea o per rumori diffusi ad un polmone od anche bilateralmente. In questi casi, la saturazione d’ossigeno nel sangue può dare già segni di sofferenza alveolare nell’insufficiente scambio gassoso, in disequilibrio con l’emissione di anidride carbonica.
Diversamente dai batteri, i Virus, in base alla loro carica e contagiosità, invadono l’ambito polmonare nella sua sostanza (stroma o interstizio) e, se non si interviene con tempestività, tale flogosi può anche favorire la formazione di trombi (coaguli) intravasali, che impediscono addirittura l’arrivo del sangue nella zona alveolare, preposta ai già menzionati scambi gassosi. In tali casi, la iper-ossigenazione diventa deleteria in maniera grave.
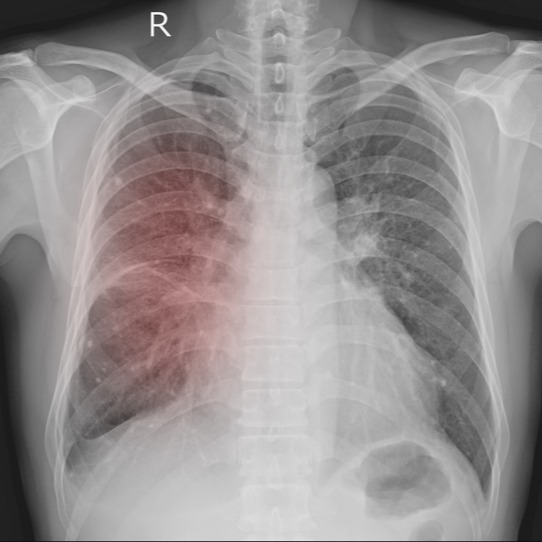
Il quadro radiologico (meglio con Tac Toracica) descrive una polmonite interstiziale con una frase molto ben rappresentante la situazione patologica ai Raggi X “quadro polmonare radiologico a vetro smerigliato”. In pratica, come se i polmoni fossero offuscati da una nebbia diffusa, dovuta al trattenimento dei Raggi X nell’interstizio infiammato, mentre, in situazioni normali, le radiazioni passano, lasciando il normale quadro che tutti possono vedere con campi polmonari chiari.
L’aspetto scuro dei due polmoni, quando sono integri, è dovuto al mancato trattenimento dei Raggi X per l’aerazione dell’albero bronchiale, contrariamente al cuore visibile in bianco in tutti i contorni, in quanto il sangue è di consistenza solida rispetto all’aria dei polmoni. La tipizzazione del Virus, con le sue eventuali e quasi certe varianti, avviene attraverso tamponi nasofaringei, essendo questa la porta d’entrata.
 Rischi
Rischi
I virus respiratori, più che per la contagiosità, sono pericolosi per l'aggressività individuale, da parte del microrganismo, sia per le eventuali fragilità di cui è portatore il paziente, indipendentemente dall’età anagrafica. Si sa che anche un giovane può essere fragile per patologie ereditarie congenite o familiari, così come un anziano potrebbe mostrare un fisico robusto e senza patologia anche in età avanzata. È il medico attento, con scienza e coscienza, a poter stabilire i singoli casi.Comunque sia, il virus si espande attraverso le prime vie aeree, fino a conquistare l’interstizio, compromettendo così l’espansibilità del polmone o di entrambi, quando la polmonite interstiziale diventa bilaterale.
Non è da trascurare la possibilità che, per la infiammazione del territorio interstiziale, le vie arteriose e venose in esso presenti, possano formarsi trombi, che impediscono al sangue di raggiungere gli alveoli, dove non può avvenire lo scambio gassoso di cui abbiamo parlato all’inizio.
 Cure e Trattamenti
Cure e Trattamenti
Il capitolo delle polmoniti è molto vasto e complesso, sia per la varietà di microbi che attentano alla salute del Sistema Cuore-Polmoni, che per le adeguate terapie, a volte semplici e, in altri casi, meno maneggevoli, per le resistenze che i suddetti microbi presentano.Quando si parla di microbi in senso lato, ci si riferisce soprattutto a Batteri, Virus Miceti Bacilli o ad altri rarissimi microrganismi antichi o nuovi.
La Polmonite batterica è, per molti versi, quella che il medico può più agevolmente e, con grande successo, debellare in un periodo molto più breve. I batteri sono vulnerabili in quanto sensibili agli antibiotici, sebbene nei decenni, a causa di resistenze che essi procurano, la ricerca è stata in grado di ampliare sempre di più lo spettro d’azione, con antibiotici agenti tanto sui germi “Gram positivi” quanto sui “Gram negativi”. Insomma, al medico non mancano le armi giuste.
Il focolaio viene circoscritto e spento nel giro di una decina di giorni, con una restitutio ad integrum del tessuto interessato, attraverso l’inoculazione, ogni 8 ore (anche ogni 12 ore o 24, a seconda del caso) del giusto antibiotico, scelto dopo l’esame dell’espettorato o muco bronchiale con relativo antibiogramma. Questa narrazione è classica e completa, non mancando le eccezioni (per difficoltà pratiche ambientali di attività di laboratori o centri medici), per le quali un trattamento antibiotico a largo spettro viene immediatamente attuato, risolvendo, comunque, in modalità non propriamente corretta, la patologia, con controlli ravvicinati a casa del paziente.
La Polmonite virale presenta caratteristiche diverse anche nella terapia. Diciamo subito che i Virus, in generale ed in assoluto, non sono sensibili agli antibiotici e che, quindi, necessitano di una strategia terapeutica indiretta.
La terapia, in questi casi, deve essere di supporto e con grande attenzione da parte del medico esperto in tale patologia. La prima strada da percorrere è il monitoraggio, abbastanza continuo, del fenomeno, rafforzando le difese immunitarie, ma, al contempo, cercare di frenare lo sviluppo della catena infiammatoria, avviata ed esplosa a causa della liberazione in circolo di sostanze (citochine) atte a dare inizio ad una “guerra citochimica”.
Per evitare quei trombi prima accennati, si può ricorrere a:
- ossigenoterapia, con modalità varie a seconda del grado di saturazione e pericolosità;
- cortisonici (necessaria molta dimestichezza nel suo utilizzo per dosi e durata);
- antinfiammatori (cosiddetti FANS);
- antibiotici a largo spettro (non contro il virus insensibile, ma a copertura di eventuali sovrapposizioni batteriche);
- ed eparinici a dosi diverse.
L’altra forma di terapia è preventiva e riguarda i vaccini, che vengono prodotti nei confronti delle famiglie di virus isolati e conosciute dopo lo studio ed il tempo necessario per la inoculazione. I vaccini sono essenziali per la preparazione del sistema immunitario, capace di produrre anticorpi specifici contro l’aggressione virale.
Ci fermiamo a queste due patologie di polmoniti, essendo le più diffuse ed attuali. Tralasciando quelle dovute a bacilli (la tubercolare è la più famosa, con una insorgenza datata più di mille anni ed oggi sotto controllo, con sacche ancora in qualche paese del pianeta) o Miceti od altre forme rarissime, si ritiene che il paziente debba conoscere meglio e più approfonditamente queste due forme, che da qualche anno hanno visto accrescere molta confusione.
Bibliografia
- Ernesto Pozzi. Le Polmoniti. Intramed Communications.
- Fraser - Muller - Colman - Pare'. "Diagnosi delle malattie del torace". Verduci. 2001.
- Palatresi Renato; Leoncini Benito. "Fondamenti di Broncologia". Utet Medica. 1993.
L'informazione presente nel sito deve servire a migliorare, e non a sostituire, il rapporto medico-paziente. In caso di disturbi e/o malattie rivolgiti al tuo medico di base o ad uno specialista.
Cerca i migliori specialisti che si occupano di PolmoniteRevisione Scientifica

Hai bisogno di un Dottore per Polmonite?
Trova il Medico più adatto alle tue esigenze.
Hai bisogno di un Dottore per Polmonite?