I pazienti con una patologia renale possono avere presentazioni cliniche diverse. Alcuni presentano sintomi o segni direttamente riferibili al rene o a manifestazioni extrarenali associate. Molti pazienti sono asintomatici e incidentalmente si riscontrano livelli elevati di creatinina sierica, esami delle urine anomali (come proteinuria o ematuria microscopica) o aspetti radiologici anormali dei reni.
Disturbi specifici generalmente causano danno renale acuto, subacuto o cronico. Il danno renale acuto (AKI) si sviluppa nell'arco di ore o giorni. Il danno renale subacuto si sviluppa più lentamente dell'AKI, ma generalmente si traduce in un peggioramento della creatinina nel corso di poche settimane. La malattia renale cronica (CKD) è definita da un aumento della creatinina, o da altre evidenze di danno renale, presente e relativamente stabile per più di tre mesi.
L’insufficienza renale acuta (AKI) si riferisce alla brusca diminuzione della funzionalità renale, con conseguente ritenzione di urea e altri prodotti di scarto azotati e nella alterazione del volume extracellulare e degli elettroliti. Il termine AKI ha sostituito quello di insufficienza renale acuta. Tale condizione patologica si caratterizza per:
I reni svolgono molteplici funzioni nell’organismo:
Disturbi specifici generalmente causano danno renale acuto, subacuto o cronico. Il danno renale acuto (AKI) si sviluppa nell'arco di ore o giorni. Il danno renale subacuto si sviluppa più lentamente dell'AKI, ma generalmente si traduce in un peggioramento della creatinina nel corso di poche settimane. La malattia renale cronica (CKD) è definita da un aumento della creatinina, o da altre evidenze di danno renale, presente e relativamente stabile per più di tre mesi.
L’insufficienza renale acuta (AKI) si riferisce alla brusca diminuzione della funzionalità renale, con conseguente ritenzione di urea e altri prodotti di scarto azotati e nella alterazione del volume extracellulare e degli elettroliti. Il termine AKI ha sostituito quello di insufficienza renale acuta. Tale condizione patologica si caratterizza per:
- aumento della creatinina sierica di ≥ 0,3 mg/dl (≥ 26,5 micromol/l) entro 48 ore;
- oppure aumento della creatinina sierica a ≥ 1,5 volte il basale, che è noto o presunto essersi verificato nei sette giorni precedenti;
- oppure volume di urina <0,5 ml/kg/ora per sei ore.
- stadio 1: aumento della creatinina sierica da 1,5 a 1,9 volte rispetto al basale, o aumento della creatinina sierica di ≥ 0,3 mg/dl (≥ 26,5 micromol/l), o riduzione della produzione di urina a < 0,5 ml/kg/ora da 6 a 12 ore;
- stadio 2: aumento della creatinina sierica da 2,0 a 2,9 volte rispetto al basale o riduzione della produzione di urina a <0,5 ml/kg/ora per ≥12 ore;
- Stadio 3: aumento della creatinina sierica fino a 3,0 volte rispetto al basale, o aumento della creatinina sierica fino a ≥4,0 mg/dl (≥353,6 micromol/l), o riduzione della produzione di urina a <0,3 ml/kg/ora per ≥24 ore, oppure anuria per ≥12 ore, o l'inizio di una terapia sostitutiva renale, o, in pazienti <18 anni, diminuzione della velocità di filtrazione glomerulare stimata (eGFR) a <35 ml/min/1,73 m2.
I reni svolgono molteplici funzioni nell’organismo:
- sono deputati al controllo idroelettrolitico attraverso l’eliminazione con le urine dei liquidi in eccesso e delle scorie metaboliche regolando allo stesso tempo l’equilibrio acido-basico ed elettrolitico;
- contribuiscono alla produzione e/o all’attivazione di importanti ormoni quali l’eritropoietina, il calcitriolo, la renina.

 Cause
Cause
Le due principali cause di danno renale acuto (AKI) sono la malattia prerenale e la necrosi tubulare acuta (ATN). La ridotta funzionalità renale dovuta a malattia prerenale si verifica quando l'ischemia renale è parte di una diminuzione generalizzata della perfusione tissutale e quando è presente un'ischemia renale selettiva. Sia la malattia prerenale che l’ATN, causa dell’insufficienza renale acuta, possono verificarsi in una varietà di contesti. La malattia prerenale può derivare da una reale deplezione (diminuzione) di volume, ipotensione, stati edematosi e ischemia renale selettiva. L'ATN è principalmente dovuta a tutte le cause di grave malattia prerenale, in particolare ipotensione, sepsi e nefrotossine.
Le cause più comuni di insufficienza renale cronica sono:
- diabete: il diabete è la principale causa di malattia renale cronica nel mondo. La percentuale di persone con diabete che soffrono anche di insufficienza renale cronica va dal 25 al 30%. Nella stragrande maggioranza delle persone con diabete di tipo 2, l’esordio della malattia avviene dopo i 40 anni e altri fattori, come l’invecchiamento renale correlato all’età e l’ipertensione, possono partecipare a vari livelli al declino della funzionalità renale. Tra i pazienti con diabete, i fattori di rischio per la malattia renale diabetica comprendono l’età avanzata, l’ascendenza afroamericana o indiana americana, l’etnia ispanica, il basso status socioeconomico, l’obesità, il fumo, lo scarso controllo glicemico e della pressione sanguigna e fattori genetici;
- ipertensione: la nefrosclerosi ipertensiva è una malattia renale associata a ipertensione cronica. Il rischio è maggiore quando è presente una ipertensione grave e una malattia renale cronica sottostante, in particolare malattia renale diabetica;
- malattie cardiovascolari: La malattia renovascolare deve essere sospettata nei pazienti che presentano arteriopatia periferica, patologie vascolari in altri distretti o che presentano molteplici fattori di rischio vascolare, come età superiore a 50 anni, iperlipidemia o fumo di sigaretta. La malattia renovascolare può presentarsi come insufficienza renale cronica. Le caratteristiche che suggeriscono una malattia renale cronica dovuta a malattia renovascolare comprendono ipertensione resistente, edema polmonare improvviso ricorrente o un aumento reversibile della creatinina sierica dopo aver ricevuto una terapia antipertensiva, in particolare inibitori dell'enzima di conversione dell'angiotensina (ACE) o bloccanti del recettore dell'angiotensina (ARB), che migliora dopo la sospensione del trattamento;
- obesità;
- insufficienza cardiaca;
- malattie autoimmuni e/o infezioni: HIV, epatite C o le infezioni da virus dell’epatite B, possono causare una varietà di malattie renali, queste eziologie dovrebbero essere prese in considerazione anche quando la causa alla base della malattia renale cronica non è chiara;
- neoplasie o mieloma multiplo: i pazienti che hanno una storia di neoplasie (ad esempio mieloma o neoplasie renali) e sono in trattamento con chemioterapia o radioterapia possono sviluppare insufficienza renale cronica a causa del cancro stesso o del suo trattamento. Molti pazienti con mieloma multiplo, ad esempio, presentano AKI al momento della diagnosi; tali pazienti spesso sviluppano insufficienza renale cronica a seguito di un recupero incompleto dall'AKI;
- gammopatie monoclonali;
- pielonefriti ricorrenti;
- calcolosi renale: la calcolosi renale è una patologia molto comune e in sensibile aumento. I fattori che potrebbero contribuire a questo aumento della prevalenza dei calcoli includono l’aumento dell’obesità, l’aumento della temperatura, nonché miglioramenti e un maggiore utilizzo delle tecniche di immagini diagnostiche;
- rene policistico;
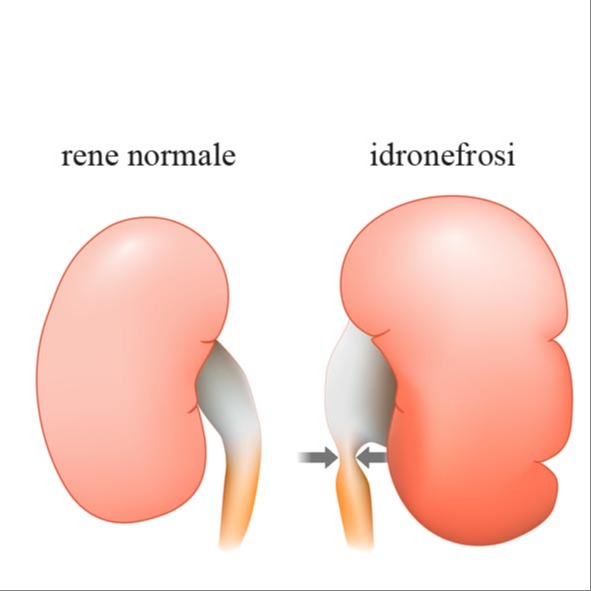
- ostruzione urinaria: deve essere sospettata nei pazienti che hanno una storia di precedente intervento chirurgico urologico, precedente intervento chirurgico pelvico o retroperitoneale, una neoplasia maligna addominale o retroperitoneale nota o sospetta, una malattia neurologica che coinvolge la vescica, ematuria macroscopica, dolore addominale inferiore, pelvico o al fianco, o negli uomini con sintomi del tratto urinario inferiore;
- farmaci nefrotossici: ad esempio, l'uso prolungato di litio per condizioni psichiatriche, alcune erbe cinesi provenienti da "cliniche dimagranti" o agenti analgesici combinati possono ciascuno causare lesioni interstiziali croniche che portano alla malattia renale cronica. Inoltre, i farmaci che possono scatenare la nefrite interstiziale allergica possono portare alla malattia renale cronica poiché questi pazienti spesso non hanno un recupero completo della funzionalità renale.
 Sintomi
Sintomi
Il graduale declino della funzione, nei pazienti con insufficienza renale cronica, è inizialmente asintomatico. Tuttavia, nell’insufficienza renale avanzata, possono essere osservati diversi segni e sintomi, tra cui:
- sovraccarico di volume;
- iperkaliemia (quando, nel sangue, si registrano livelli di potassio troppo alti);
- acidosi metabolica;
- ipertensione;
- anemia;
- disturbi minerali e ossei.
- anoressia;
- nausea;
- vomito;
- pericardite;
- neuropatia periferica;
- anomalie del sistema nervoso centrale (che vanno dalla perdita di concentrazione e letargia alle convulsioni, al coma e alla morte).
- emodialisi;
- dialisi peritoneale;
- oppure trapianto di rene.
 Diagnosi
Diagnosi
Un'accurata anamnesi ed un esame obiettivo possono spesso identificare eventi e/o processi patologici che sono alla base della malattia prerenale o ATN (cause dell’insufficienza renale acuta), suggerendo la diagnosi di base. Oltre ad un'accurata anamnesi ed un esame obiettivo, la valutazione iniziale per distinguere l'ATN dalla malattia prerenale comprende:- una serie di misurazioni di laboratorio, tra cui:
- test con infusione di liquidi: al paziente con un'anamnesi clinica compatibili con uno stato disidratazione (ipotensione e tachicardia) e/o oliguria deve essere somministrata una terapia con liquidi per via endovenosa, a meno che non sia controindicata. Questo per correggere il deficit di liquidi e ottimizzare la perfusione renale;
- altri test: escrezione frazionata del Na è tipicamente inferiore all’1% nella malattia prerenale (indicativa della ritenzione di sodio) e superiore al 2% nell’ATN. Ci sono condizioni in cui questa distinzione non è accurata, come l'ATN sovrapposta a uno stato prerenale cronico come la cirrosi, un ambiente in cui la Escrezione frazionata del Na può rimanere al di sotto dell'1%.
- un attento esame delle urine: è normale, o quasi normale, nella malattia prerenale. Si possono osservare cilindri ialini, ma questi non costituiscono un reperto anomalo. In confronto, la classica analisi delle urine nell'ATN rivela cilindri di cellule epiteliali granulari, marrone fangoso e cellule epiteliali libere. Tuttavia, l'assenza di questi reperti urinari non esclude l'ATN.
 Rischi
Rischi
La perdita delle suddette funzioni rende ragione delle gravi conseguenze della malattia renale cronica su vari organi e apparati:- accumulo di liquidi e alterazione degli elettroliti nel sangue e dell’equilibrio acido-basico, con conseguente acidità nel sangue;
- ridotto stimolo alla produzione di globuli rossi e quindi anemia;
- alterato metabolismo della vit. D, del calcio e del fosforo, con conseguenti danni ossei e osteodistrofia;
- ipertensione, con conseguente interessamento cardio-circolatorio.
 Cure e Trattamenti
Cure e Trattamenti
L’obiettivo principale del trattamento è prevenire la progressione della malattia renale cronica, fino all’insufficienza renale terminale. Il modo migliore per farlo è diagnosticare precocemente la malattia renale cronica e controllare la causa sottostante.Non tutti gli individui presentano una progressiva perdita della funzionalità renale. Alcuni mostrano un alto tasso di progressione, mentre altri una malattia relativamente stabile. Il tasso di progressione della malattia renale cronica, da uno stadio a un altro, varia in base:
- alla malattia di base;
- alla presenza o assenza di condizioni di comorbidità;
- ai trattamenti;
- allo stato socioeconomico;
- alla genetica individuale;
- all’etnia e ad altri fattori.
Ciò si verifica quando la funzionalità renale è peggiorata al punto che è necessaria una terapia sostitutiva: la dialisi o il trapianto di rene, per mantenere una buona salute e persino la vita, ovvero quando la funzionalità renale è pari a circa il 10% o meno della normale funzionalità renale.
Il rene si adatta al danno, aumentando la velocità di filtrazione nei nefroni non danneggiati, un processo chiamato iperfiltrazione adattativa. Di conseguenza, il paziente con insufficienza renale lieve ha spesso una concentrazione di creatinina sierica normale o quasi normale.
Bibliografia
- Acute Kidney Disease to Chronic Kidney Disease. Neyra JA, Chawla LS. Crit Care Clin. 2021 Apr;37(2):453-474. doi: 10.1016/j.ccc.2020.11.013. Epub 2021 Feb 13.
- Acute Kidney Injury. Nentwich J, John S. Dtsch Med Wochenschr. 2022 Jan;147(1-02):26-33. doi: 10.1055/a-1226-8905. Epub 2021 Dec 28.
- Epidemiology of chronic kidney disease: an update 2022. Kovesdy CP. Kidney Int Suppl (2011). 2022 Apr;12(1):7-11. doi: 10.1016/j.kisu.2021.11.003. Epub 2022 Mar 18.
- Chronic Kidney Disease. Ammirati AL. Rev Assoc Med Bras (1992). 2020 Jan 13;66Suppl 1(Suppl 1):s03-s09. doi: 10.1590/1806-9282.66.S1.3.
- Characteristics and epidemiology of chronic kidney disease. Verhelst D. Soins. 2018 Jun;63(826):14-16. doi: 10.1016/j.soin.2018.04.004.
L'informazione presente nel sito deve servire a migliorare, e non a sostituire, il rapporto medico-paziente. In caso di disturbi e/o malattie rivolgiti al tuo medico di base o ad uno specialista.
Cerca i migliori specialisti che si occupano di Insufficienza renaleRevisione Scientifica

Hai bisogno di un Dottore per Insufficienza renale?
Trova il Medico più adatto alle tue esigenze.
Articoli correlati
Hai bisogno di un Dottore per Insufficienza renale?