Cos’è la prostata?
La prostata è una ghiandola dell’apparato genitale maschile che ricorda, per dimensioni e forma, una piccola castagna. È situata alla base della vescica, anteriormente all'ultimo tratto dell'intestino retto, nel punto di incrocio tra le vie urinarie e le vie seminali. Infatti, la prostata è attraversata dall'uretra, che costituisce l'ultima porzione delle vie urinarie, e dai dotti eiaculatori che costituiscono l'ultimo tratto delle vie seminali.
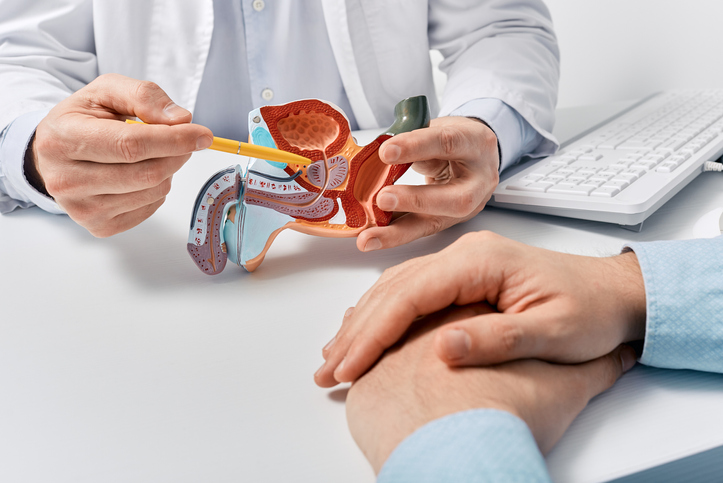
A loro volta i dotti eiaculatori originano dalla confluenza dei dotti deferenti, che provengono dai testicoli, e delle vescicole seminali, situate sulla faccia posteriore della prostata. i dotti eiaculatori sboccano nel tratto intraprostatico dell'uretra, a livello di una piccola prominenza della parete prostatica chiamata veru montanum. L'ultimo tratto, in comune, delle vie urinarie è costituito dall'uretra anteriore. La presenza di questi sintomi può far sospettare una prostatite che però deve essere confermata dalla visita di uno specialista.
Come funziona l’esame della prostata?
Con l’esplorazione rettale, eseguita con un guanto ben lubrificato, il medico palpa la prostata per valutarne le dimensioni, la forma e la consistenza. In caso di prostatite acuta, la prostata si presenta di dimensione normale, con consistenza variabile (molliccia, normale o lievemente indurita). La palpazione può comportare la fuoriuscita del meato urinario di alcune gocce di secrezione biancastra o giallastra. Ma sintomi più vaghi possono essere ugualmente rivelatori:- dolori testicolari ricorrenti;
- bruciori minzionali fino all'incontinenza urinaria;
- microematuria persistente;
- emospermia (fuoriuscita di sperma misto a sangue).
La diagnosi di prostatite cronica richiede invece un approfondimento diagnostico per consentire la scelta del trattamento più adeguato. Vengono generalmente eseguiti esami microscopici e colturali della secrezione prostatica, del liquido seminale e delle urine. Questi esami hanno lo scopo di identificare la presenza di batteri e di altri microrganismi che possono essere responsabili dell'infezione. L'esecuzione dell'antibiogramma consente di scegliere l'antibiotico più efficace contro ciascuno dei germi identificati. Attenzione: la raccolta delle urine, della secrezione, prostatica e del liquido seminale deve essere fatta usando gli appositi recipienti sterili.
Le indagini possono essere completate con l'esecuzione di un esame ecografico transrettale dell'apparato urinario e della prostata per valutare l'eventuale presenza di altre patologie che possono comportare disturbi simili a quelli della prostatite o che possono favorire l’insorgenza dell’infezione prostatica.
La prostata è costituita da numerose piccole ghiandole separate da sottili fibre muscolari. Per la sua sede è le sue funzioni, è coinvolta in due importanti funzioni dell'apparato genitourinario maschile: l’eiaculazione e la minzione. Durante l’eiaculazione, il secreto delle ghiandole prostatiche viene emesso nell'uretra dove si miscela con il liquido seminale proveniente dai dotti deferenti e dalle vescicole seminali prima di essere espulso all'esterno. Dall'altra parte l'aumento volumetrico della ghiandola prostatica può causare una deformazione o una compressione del tratto prostatico dell’uretra che può ostacolare l’emissione di urina durante la minzione.
Le prostatiti
La ghiandola prostatica è suscettibile di infezioni come altri organi del nostro corpo. Le infezioni prostatiche (prostatiti) sono molto rare nel bambino e nell’adolescente mentre sono relativamente frequenti nell’adulto. Nell’anziano possono associarsi alla presenza di ipertrofia prostatica.Le possibili vie dell’infezione
Le prostatiti possono essere causate da batteri o da altri microrganismi o essere abatteriche. Le persone con malattie croniche (diabete) o debilitanti sono più esposte alle infezioni prostatiche, come d’altra parte ad ogni altro tipo d’infezione.Contagio sessuale
I microrganismi causa dell’infezione, spesso a seguito di un contagio sessuale, possono risalire l’uretra, penetrare negli sbocchi delle ghiandole prostatiche e raggiungere la prostata (via ascendente). In questo caso è frequentemente associata un’infezione dell’uretra (uretroprostatite).Reflusso di urina
In altri casi la prostatite può essere causata da reflusso di urina infetta negli sbocchi delle ghiandole prostatiche, legate a concomitanti alterazioni patologiche dell’uretra o della prostata.Diffusione dal retto
L’infezione può raggiungere la prostata per diffusione diretta o linfatica dall’ultimo tratto dell’intestino (retto), che è immediatamente adiacente alla prostata. La stitichezza ostinata o le infezioni sono i fattori predisponesti per questa modalità di trasmissione dell’infezione.Via ematica
Più raramente l’infezione può propagarsi direttamente alla prostata a partire dal circolo sanguigno, come conseguenza di un’infezione acuta in un’altra sede corporea (infezioni respiratorie, ascessi dentari, ecc.).Prostatite abatterica (prostatosi)
In alcuni casi non è possibile dimostrare la presenza di batteri o di altri microrganismi infettivi. Quest’ultima condizione patologica viene definita prostatiche abatterica o prostatosi. In questi casi si può sospettare la presenza di un'infezione causata da una quantità molto bassa di microrganismi (bassa carica batterica), quindi difficilmente identificabile coi comuni mezzi diagnostici.In altri casi l’origine di questi disturbi può essere ricercata in cause non infettive che comportano una congestione acuta della prostata (accumulo di secrezione e ristagno di sangue) dovuta a prolungata astinenza sessuale o prolungata eccitazione sessuale senza sfogo, alla pratica del coito interrotto, a ripetuti microtraumi in regione pelvica (bicicletta), a grave stitichezza o emorroidi.
Quali sono i sintomi della prostatite?
- febbre elevata;
- malessere generalizzato;
- ritenzione acuta d’urina;
- urine torbide;
- dolore perineale o lombare;
- dolore testicolare;
- pollachiuria;
- nicturia;
- minzione imperiosa;
- bruciore o dolore alla minzione;
- incontinenza urinaria.
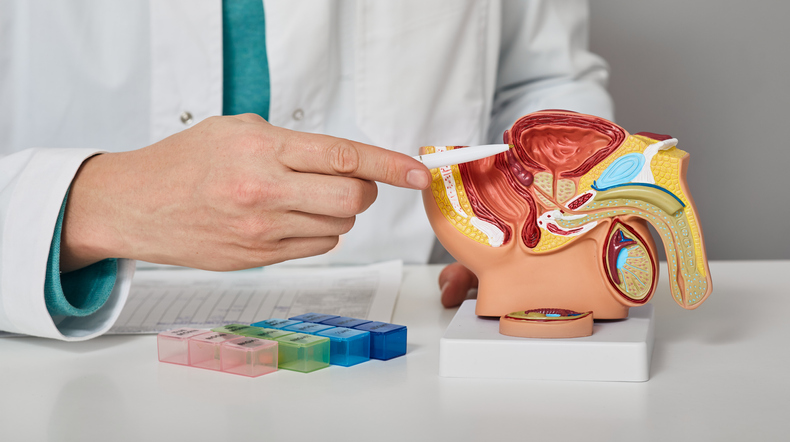
Quali sono i trattamenti?
Il trattamento della prostatite acuta è basato sull'impiego tempestivo degli antibiotici. Trovano comune impiego in questi casi antibiotici ad ampio spettro, cioè attivi su diverse specie batteriche. Il trattamento deve avere una durata di almeno 10-14 giorni. Superata la fase acuta è consigliabile eseguire gli esami microscopici e colturali della secrezione prostatica che servono come guida per la prosecuzione della terapia.In seguito, lo specialista valuterà l’opportunità di proseguire la terapia antibiotica per altri 15-21 giorni. In ogni caso è indispensabile seguire con il massimo scrupolo la prescrizione del medico, sia per le dosi sia per i tempi di trattamento, anche se i disturbi della prostatite sono scomparsi. Nella fase acuta può essere inoltre necessaria la somministrazione di farmaci antinfiammatori per ridurre la sintomatologia dolorosa. È consigliabile il riposo assoluto a letto, una dieta leggera e l’assunzione di abbondanti quantità di liquidi.
Come trattare le prostatiti croniche?
Il trattamento della prostatite cronica è più impegnativo. È importante riuscire a identificare l'agente dell'infezione per poter selezionare l'antibiotico più efficace (terapia mirata). Ovviamente anche in questo caso è indispensabile seguire con il massimo scrupolo la prescrizione del medico. Trattamenti troppo brevi anche a dosaggi pieni possono favorire le ricadute.Nei casi in cui non è possibile identificare alcun agente infettivo, si ricorre ad una serie di provvedimenti intesi a ridurre i sintomi e a rimuovere i possibili fattori predisponenti. Nei periodi in cui la sintomatologia è più acuta, può essere consigliata l'assunzione di farmaci antinfiammatori per brevi periodi anche topici. In alcuni casi può essere consigliato l'impiego di farmaci che favoriscono lo svuotamento della vescica.
I semicupi o i bagni caldi sono spesso assai efficaci nel dare sollievo alla sintomatologia. L'alimentazione le norme dietetiche sono volte a ridurre l’irritazione dell'intestino ed evitare il ristagno di feci, condizioni che provocano alterazioni della circolazione dei vasi emorroidari che si riflettono sul circolo prostatico. È indispensabile evitare o ridurre drasticamente il consumo di cibi piccanti (contenenti pepe, peperoncino e spezie varie), di cioccolata e di caffè. Anche l'assunzione di alcolici (vino e birra compresi) deve essere rigidamente limitata.
La funzione intestinale
La funzione dell'intestino deve essere regolare. Le feci devono essere evacuate tutti i giorni, ricorrendo in caso di stitichezza all'abbondante assunzione di liquidi e di alimenti ricchi in fibre vegetali (pane integrale, pane di segale, verdure cotte a foglia larga, spinaci, frutta cotta) o all'impiego di lassativi cosiddetti di "massa" a base di agar, crusca o altre fibre vegetali.Nei casi di stitichezza più ostinata è consigliabile l'assunzione di sostanze ad azione lubrificante (olio di oliva, olio di vasellina) o di supposte di glicerina. In presenza di emorroidi infiammate, prolassate o sanguinanti, sarà opportuno interpellare uno specialista per le cure specifiche del caso. In questi casi è comunque sempre consigliabile un'accurata igiene locale dopo ogni defecazione e l'impiego di pomate ad azione analgesica ed antiedemigena (preparati antiemorroidari).
Lo stile di vita
Un utile completamento a questi provvedimenti può essere l'adozione di uno stile di vita regolare sulla base di alcune semplici regole: consumare pasti possibilmente caldi, a orari regolari ed in condizioni di tranquillità; passeggiare e praticare attività sportive rilassanti (nuoto, corsa moderata, ginnastica a corpo libero, ecc.); l’infezione prostatica può manifestarsi in modo improvviso con disturbi gravi e mai sopportabili (prostatite acuta) oppure in modo più subdolo con sintomi più lievi ma fastidiosi e persistenti nel tempo (prostatite cronica).La prostatite acuta è caratterizzata dalla comparsa di febbre, talvolta molto elevata (39-40 °C), preceduta da brividi e accompagnata da compromissione delle condizioni generali (dolori muscolari e articolari). La febbre è associata a gravi disturbi della minzione:
- necessità di urinare con frequenza piccole quantità di urina sia di giorno che di notte (nicturia);
- stimolo ad urinare improvviso e incoercibile (minzione imperiosa) fino all'incontinenza urinaria,
- bruciore o dolore durante la minzione;
- urine sono spesso torbide o purulente. Può essere presente dolore in sede perineale o lombare;
- in alcuni casi diventa impossibile urinare, nonostante i ripetuti tentativi, con conseguente ritenzione acuta d'urina.
- dolore o sensazione di peso in sede perineale;
- dolenza uretrale, spontanea o successiva al rapporto sessuale;
- più raramente o episodicamente sono presenti disturbi della minzione: minzioni frequenti o notturne, modesti bruciori menzionali.
L'epididimite
Le infezioni prostatiche possono talvolta propagarsi lungo le vie seminali fino a raggiungere l‘epididimo, un piccolo organo immediatamente sopra il testicolo. L'epididimite, monolaterale o bilaterale, può essere una fastidiosa complicanza, immediata o tardiva delle prostatiti.In caso di prostatite acuta, anche l'infezione dell'epididimo ha caratteri acuti (epididimite acuta):
- violento dolore testicolare associato a febbre elevata;
- rapido ingrossamento dell'epididimo che diventa indistinguibile dal testicolo, fino a formare una massa dolentissima di dimensioni doppie o triple rispetto a quelle originarie del testicolo.
Consiglio: cosa fare?
- Evitare sport o altre attività che possono provocare traumi del perineo (bicicletta, motocicletta, ecc.);
- evitare lunghi periodi alla guida di autoveicoli (autotrasportatori, tassisti, agenti di commercio, ecc.);
- intervallare questa attività con brevi passeggiate per riattivare la circolazione delle gambe e del bacino; svolgere un’attività sessuale regolare, senza eccessi o periodi prolungati di astinenza.
Bibliografia
- Shoskes DA, Nickel JC, Rackley RR, Pontari MA. Clinical phenotyping in chronic prostatitis/chronic pelvic pain syndrome and interstitial cystitis: a management strategy for urologic chronic pelvic pain syndromes. Prostate Cancer Prostatic Dis. 2009;12(2):177-83
- Shoskes DA, Nickel JC, Dolinga R, Prots D. Clinical phenotyping of patients with chronic prostatitis/chronic pelvic pain syndrome and correlation with symptom severity. Urology. 2009 Mar;73(3):538-42
- Magri V, Wagenlehner F, Perletti G, Schneider S, Marras E, Naber KG, Weidner W. Use of the UPOINT chronic prostatitis/chronic pelvic pain syndrome classification in European patient cohorts: sexual function domain improves correlations. J Urol. 2010;184(6):2339-45
- Samplaski MK, Li J, Shoskes DA. Inclusion of erectile domain to UPOINT phenotype does not improve correlation with symptom severity in men with chronic prostatitis/chronic pelvic pain syndrome. Urology. 2011;78(3):653-8
- Magri V, Wagenlehner FM, Perletti G. Re: Samplaski et al.: Inclusion of erectile domain to UPOINT phenotype does not improve correlation with symptom severity in men with chronic prostatitis/chronic pelvic pain syndrome. Urology. 2012 Feb;79(2):487-8; author reply 488-9.


